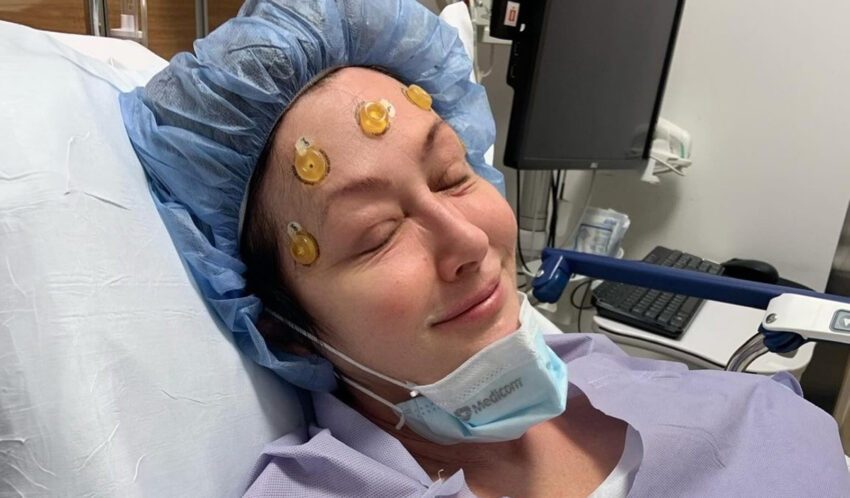
„Moje dziecko przyznało się, że ma myśli samobójcze. Szukałam psychiatry, ale nie znalazłam, wszędzie kolejki są wielomiesięczne”

się ten artykuł?
W 2017 roku liczba prób samobójczych wśród nieletnich wyniosła 730, wobec 475 takich prób w roku 2016. Ministerstwo Zdrowia otwarcie przyznaje, że obecny model opieki psychiatrycznej nad dziećmi jest niewydolny. – Niezmiernie trudno jest naleźć profesjonalną pomoc dla dziecka. Możliwości się kurczą – mówią specjaliści. Jak sobie radzą rodzice, w czasach gdy opieka w Polsce jest w stanie krytycznym?
Agnieszka jest młodą lekarką, rezydentką. Kiedy o godzinie 15 zaczyna dyżur w Wojewódzkim Szpitalu Specjalistycznym w dużym polskim mieście, sale chorych na Oddziale Psychiatrycznym Dzieci i Młodzieży są już zapełnione w stu procentach. Mimo to pacjentów wciąż przybywa. Przywożą ich karetki albo rodzice. To jedyny w województwie oddział przyjmujący w trybie ostrego dyżuru.
Na Izbę Przyjęć trafia między innymi szesnastolatka po próbie samobójczej. Bezwzględnie wymaga przyjęcia na oddział, nie można jej odesłać do domu. Lekarka obdzwania więc szpitale w innych województwach, by znaleźć choć jedno wolne miejsce. Mijają dwie godziny i nic. W końcu lekarka poddaje się. Przyjmuje nastolatkę na oddział, na dostawkę na korytarzu.
W izbie przyjęć czekają już kolejni pacjenci. A co jeśli któryś z nich też będzie wymagał przyjęcia? Cóż, trafi na kolejną dostawkę.
Atak szału
Agnieszka robi specjalizację z psychiatrii dziecięcej i coraz lepiej poznaje szpitalne realia. Kilka dni temu pacjent z jej oddziału, 17-latek z psychozą, wpadł w szał. Wykrzykiwał, rzucał przedmiotami. Młodsze dzieci – niektóre trafiły tu z lękami – chowały się po kątach i płakały. Lekarka na dyżurze była sama z dwiema pielęgniarkami, bo szpital oszczędza na etatach dla sanitariuszy. Kobiety nie dały rady powstrzymać chłopaka.
– Po raz pierwszy bałam się pacjenta – przyznaje lekarka. W końcu nadeszła pomoc i pacjenta udało się spacyfikować.
Takie sytuacje fatalnie wpływają na leczenie. – W takich warunkach nie da się leczyć psychiki. Sam pobyt w takim miejscu jest trudny – dziecko jest w obcym miejscu wśród chorych osób, nie może korzystać z urządzeń elektronicznych. W dodatku leży na przepełnionej sali albo na korytarzu, nie ma poczucia intymności, rzeczy trzyma na parapecie. Zdrowienie wymaga czasu i spokoju – przekonuje Agnieszka.
Na domiar złego wielu rodziców przerażonych szpitalnymi warunkami zabiera dzieci zbyt wcześnie. Przez to terapia rodzinna zostaje przerwana i niedokończona. – Często jest też tak, że terapia rodzinna w ogóle nie jest możliwa. Dziecko trafia na oddział daleko od domu i dojazd bliskich nie wchodzi w grę – dodaje lekarka. – Takie leczenie przypomina błędne koło.
Dlaczego terapia jest nieskuteczna?
Taki obraz leczenia psychiatrycznego dzieci i młodzieży to nic nowego. Wiele miesięcy temu konsultant krajowy w dziedzinie psychiatrii dziecięcej prof. Barbara Remberk mówiła o przepełnionych oddziałach, ogromnym napływie pacjentów podczas ostrych dyżurów w izbach przyjęć. Część z nich mogłaby skorzystać z innej formy pomocy, gdyby tylko była ona dostępna.
Tymczasem na wizytę u lekarza lub psychologa czeka się kilka miesięcy. W efekcie pacjenci trafiają w gorszym stanie, niż gdyby pomoc była dostępna szybciej. Często konieczne jest już wtedy włączenie leków i skierowanie do szpitala. Bywa, że w trakcie oczekiwania na wizytę nasilają się myśli samobójcze, a rodzice o tym nie wiedzą.
W przypadku nastolatki, która trafiła na dyżur do dr Agnieszki po próbie samobójczej, terapia była prowadzona, lecz z braku psychoterapetów nie co tydzień, ale co dwa. W praktyce często co trzy i to z przerwą wakacyjną. Taka terapia nie mogła być skuteczna.
W systemie jest jeszcze jeden błąd – psycholog szkolny, który często jako pierwszy, widzi, że z dzieckiem dzieje się coś niepokojącego, nie może wysłać go do psychiatry, bo nie jest jego opiekunem prawnym. A rodzice nie zawsze chcą współpracować.
Konsekwencje takiego stanu rzeczy są dramatyczne: w 2017 r. liczba prób samobójczych wśród nieletnich wzrosła – z 475 do 730. W 116 przypadkach zakończyły się one śmiercią, to o 13 więcej niż przed rokiem. Większość prób samobójczych do statystyk nie trafia w ogóle. WHO szacuje, że liczby oficjalne należy pomnożyć razy sto lub nawet razy dwieście.
Gdy staje jedyny oddział w mieście
Ministerstwo Zdrowia otwarcie przyznaje, że dotychczasowy model opieki jest niewydolny i musi być zmieniony w kierunku opieki środowiskowej. Przychyla się więc do głosów ekspertów, którzy od lat postulują, by opieka odbywała się poza systemem szpitali. Tam, gdzie dzieci funkcjonują: w szkole i w rodzinie.
Od nowego roku szkolnego mają być zmiany – poradnie pedagogiczno-psychologiczne będą udzielać konsultacji w terminie maksymalnie czterech dni od zgłoszenia. Pacjent otrzyma opiekę koordynatora. Trudniejszymi przypadkami zajmą się wyspecjalizowane kliniki.
Ale czy potrzebujący doczekają poprawy? Kryzys ma niespotykane dotąd rozmiary. Na początku tego roku jeden z ośrodków na Mazowszu – Oddział Psychiatryczny dla Dzieci w Józefowie, stanął z powodu braku lekarzy. Pat zażegnano, ale wypowiedzenia złożyli też lekarze z drugiego takiego oddziału na Mazowszu – w szpitalu WUM przy ul. Trojdena w Warszawie.
Dyrektorzy szpitali i poradni leczących w ramach NFZ są sfrustrowani, bo stawki dla specjalistów przyjmujących prywatnie wielokrotnie przewyższają te płacone przez NFZ. – Ceny porady lekarskiej psychiatry dziecięcego w gabinecie prywatnym zaczynają się od 220 zł za godzinę, a nam NFZ płaci 123 zł. Kiedy chcę zatrudnić lekarza i oferuję mu taką stawkę, odpowiada: „Nie, dziękuję” – mówi Michał Stelmański, prezes Mazowieckiego Centrum Neuropsychiatrii tłumacząc dlaczego specjaliści nie chcą pracować w ramach NFZ.
Kolejki i straszenie
Kiedy zaniedbany system publicznej opieki zdrowotnej zawodzi, wkraczają organizacje pozarządowe.
Danuta Wieczorkiewicz – psycholog, seksuolog, prezes Fundacji Zobacz… Jestem, przyznaje, że niezmiernie trudno jest – nawet przez jej organizację – znaleźć dla dziecka profesjonalną pomoc. – Możliwości kurczą się. Ośrodki dla dzieci i młodzieży, w których jeszcze niedawno były mniejsze kolejki, bronią się przed napływem pacjentów i wprowadzają rejonizację – mówi. Jedyną możliwością otrzymania pomocy jest zgłoszenie się na szpitalną izbę przyjęć. – W stanie zagrożenia życia dzieci są hospitalizowane. Ale obserwacja często prowadzona jest za krótko. Zdarzało się, że dziecko zbyt szybko wypuszczone ze szpitala popełniało samobójstwo – mówi Danuta Wieczorkiewicz.
W ramach projektów Fundacji działają grupy wsparcia – jedna dla rodziców dzieci z zaburzeniami odżywiania, a druga dla rodziców dzieci z zachowaniami ryzykownymi (samookaleczających się i po próbach samobójczych). Słowa rodziców wiele mówią o stanie polskiej psychiatrii.
– Moje dziecko wczoraj przyznało się, że ma myśli samobójcze. Szukałam psychiatry, ale nie znalazłam, wszędzie kolejki są wielomiesięczne. Zapisałam się w dwóch miejscach i czekam. Nie wiem co robić – skarży się jedna z matek.
Nawet jeśli dziecko już się dostanie do szpitala, to nie problemy nie kończą się. Inna mama, uczestniczka grupy opowiada: – Lekarze nie mają czasu i trudno się z nimi skontaktować. Odstawili leki, które przyjmowała córka, zaczęli podawać inne. Dlaczego? Nie wiem. Nikt mi nie powiedział. Czasem pytając o cokolwiek czułam się jak intruz albo wróg.
Kolejna kobieta jest mamą dziewczyny leczącej się z anoreksji. Także ma wiele wątpliwości: – Córka wyszła ze szpitala na przepustkę. Po powrocie zarzucono jej, że kłamie, bo na pewno nie trzymała się zaleceń co do jedzenia. Nie uwierzono jej, bo waga pokazała o kilogram mniej. A ona po domowym jedzeniu po prostu zaczęła się wypróżniać – mówi kobieta.
Rodzice mówią, że w przypadku utrzymującej się niskiej wagi ciała dzieci straszy się w szpitalach podaniem sondy. One się tego panicznie boją.
To, czego bardzo brakuje, to podmiotowego traktowania dzieci.
Dobrze obrazuje to historia, którą opowiada Danuta Wieczorkiewicz: – Dziecko po samookaleczeniu trafiło na dyżur jednego ze szpitali. Konieczne było zszycie rany na ręce. “Tylko świry się tną” – usłyszało od lekarza, który dodał, że jak zszyje bez środków znieczulających, to dziecko się nauczy i więcej tego nie zrobi. Zaraz po powrocie do domu dziecko odreagowało stres: ponownie się okaleczyło.
Zdaniem Danuty Wieczorkiewicz nieumiejętne postępowanie z dziećmi z zaburzeniami psychosomatycznymi dotyczy także pediatrów.
– Dzieci z zaburzeniami odżywiania często boją się pójść do lekarza POZ, bo nie chcą pokazywać się i rozmawiać na ten temat. Rzadko spotykają kogoś, kto je rozumie. Reakcją najczęściej jest grożenie, wyśmiewanie, a także krzyk na rodziców “Może pani by się w końcu zainteresowała tym, co się dzieje z dzieckiem”. Zamiast: “pomożemy. Proszę się się zgłosić tu i tu”.
Rodzicielska samopomoc
Szacuje się, że na depresję w Polsce choruje około 4 proc. dzieci w szkołach podstawowych i nawet 20 proc. młodzieży. Często przyczyną zaburzeń nie jest wychowanie w patologicznej rodzinie, czy błędy rodziców. Choroba może mieć np. podłoże genetyczne lub inne.
Obwinianie rodziców o problemy zdrowotne dzieci jest więc bezpodstawne, może opóźniać zgłaszanie się po pomoc.
Rodzice, którzy uczestniczą w grupie Fundacji Zobacz… Jestem, to w sumie kilkanaście osób. Są na różnym etapie przeżywania emocji: od złości, frustracji, po poczucie winy. Bardzo boją się, że choroba odbierze im dziecko.
Na szczęście w grupie pojawiają się też rodzice, których dzieci wyzdrowiały. Wyszły z depresji, anoreksji i bulimii. Są żywym dowodem, że po chorobie można wrócić do całkowitej normalności. To przekonuje pozostałych rodziców, żeby walczyć i się nie poddawać.
Zobacz także

Hello My Hero. Anna Świrk: jem przez serce, a jaka jest twoja supermoc?

„Powinnyśmy stać z głową do góry, wypięta piersią i być dumne z tego, że jesteśmy pielęgniarkami”. Młoda pielęgniarka o swojej pracy

Vegan, wege, gluten free, eko – żadne z tych słów nie jest synonimem słowa „zdrowe”. Doktor Ania o tym, co jeść i jak kupować
Polecamy
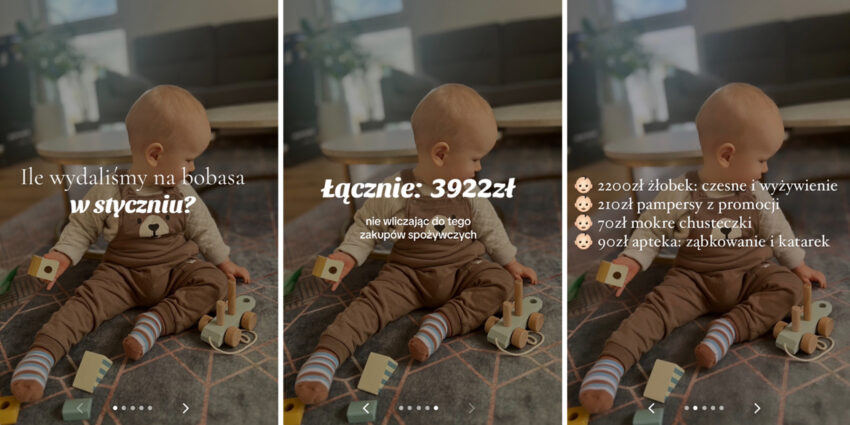
Mama podsumowała miesięczne wydatki na dziecko. „Czasami ludzie nie mają pojęcia” – komentują internauci

„Telefon zaufania dla dzieci i młodzieży to nie jest ostatnia deska ratunku” – przypomina Adam Pasierb

Ma 28 lat i fizycznie jest całkowicie zdrowa. W maju podda się eutanazji