Prawdziwy lekarz musi być wyczerpany. „My, starsze pokolenie medyków, daliśmy się zajeździć” – mówi onkolog Adam Miller
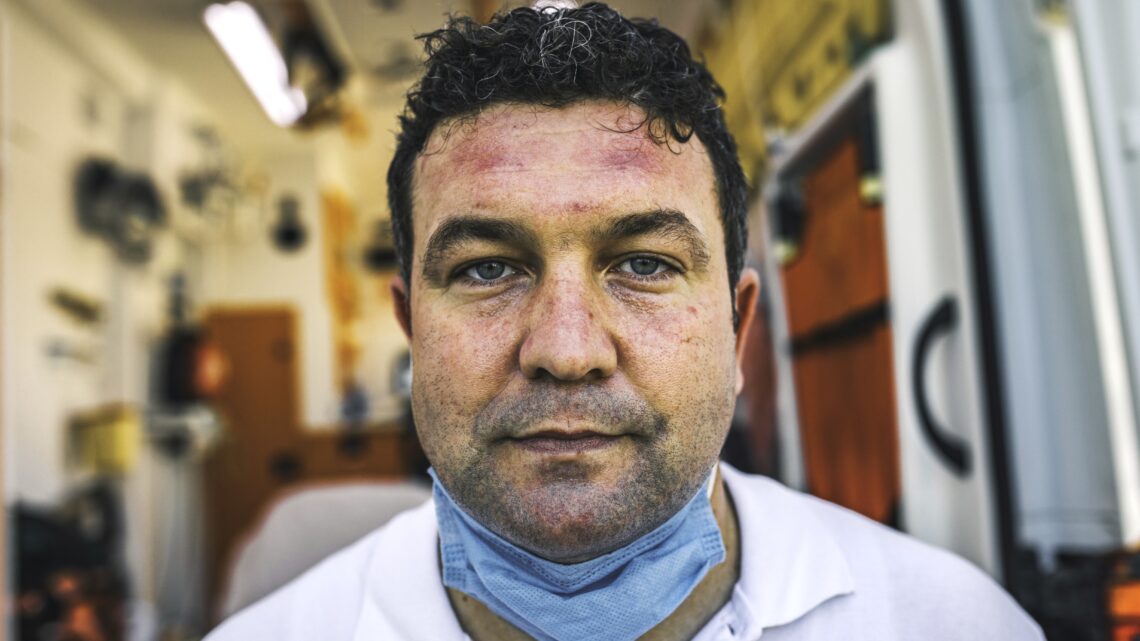
Są na dyżurze, gdy rodzą im się dzieci, nie mogą pójść na pogrzeb kogoś bliskiego, bo nie ma kto ich zastąpić. Latami robią po 500 godzin dyżurów w miesiącu. Przy takim obciążeniu nietrudno się dziwić, że pacjenci przestają być ludźmi, a stają się „przypadkami”. Wypalenie zawodowe lekarzy w Polsce jest jak choroba autoimmunologiczna: organizm atakuje sam siebie. System, który powinien medyków chronić, eksploatuje ich do granic wytrzymałości. Etos, który miał im nadawać sens, zamienia się w pułapkę. Nikt nie bije na alarm, bo wypaleni lekarze nie strajkują, tylko milkną. Ten reportaż jest próbą oddania im głosu.
Dach szpitala. Świt. Lekarz SOR stoi na krawędzi, patrząc w dół. Ma za sobą nockę i śmierć, która nie daje mu spokoju: 39-letni weteran wojenny, trzy tury na froncie bez draśnięcia, a potem pijany kierowca na przejściu dla pieszych i dwie godziny walki o życie. Przegranej.
Drzwi na dach otwierają się, drugi lekarz właśnie przyszedł na dniówkę. Zaraz zacznie dyżur, ale najpierw odnajduje kolegę. Stają obok siebie. Krótka wymiana: pacjenci, leki, zabiegi. A potem techniczny raport ustępuje miejsca temu, co naprawdę czują.
– Kiedyś musiałem mieć powód, dla którego tu wracałem. Ale już go nie pamiętam – mówi jeden.
– Bo ta robota tylko to nam daje. Koszmary, wrzody, tendencje samobójcze – kwituje drugi. Po chwili nachyla się do kolegi i dodaje: – Wiesz, skok na mojej zmianie byłby z twojej strony wielką nieuprzejmością.
To scena z „The Pitt” – serialu, pod którym lekarze nagrywają reakcje i piszą, że to pierwszy raz, kiedy ktoś pokazał ich zawód tak, jak naprawdę wygląda. Tyle że nawet ten serial daje swoim bohaterom coś, czego prawdziwi lekarze nie mają: wyjście na dach, świt i czas, żeby powiedzieć to, co czują.
Moi bohaterowie nie mają czasu wyjść z dyżurki, w której śmierdzi odgrzewanym obiadem i mocną dezynfekcją. Nie myślą o weteranach – myślą o tym, że od 24 godzin nie zdejmowali butów. Kiedy pytam jednego z nich, chirurga, co zrobił ostatnio miłego dla siebie, nie mówi o pięknych widokach z wysokości. Pyta, czy Pizza Hut się liczy.
Rozmawiałam z chirurgami, internistami, onkologami, studentką medycyny, która dopiero uczy się nie spać. Niektórzy pod nazwiskiem, inni szeptem, w obawie przed środowiskowym ostracyzmem. Bo choć używają różnych słów, opisują ten sam mechanizm: system, który wymaga od nich wszystkiego, a w zamian nie daje im nawet czasu na życie.
Wsiąść do pociągu byle jakiego
Adam Miller ma 35 lat, specjalizację z chorób wewnętrznych i jest w trakcie drugiej – z onkologii klinicznej. Do medycyny trafił naturalnie: ciekawiła go biologia, a w rodzinie lekarzy nie brakowało.
Na studiach jeszcze go to kręciło. Podczas praktyk potrafił zostać do drugiej w nocy, żeby zobaczyć ośmiogodzinną operację pacjenta, którego przywiózł helikopter. Wyjeżdżał na zagraniczne wymiany organizowane przez Międzynarodowe Stowarzyszenie Studentów Medycyny IFMSA, angażował się w samorządzie studenckim. Ale między piątym a szóstym rokiem studiów jego mama zmarła na nowotwór. Adam wszedł wtedy w tryb zadaniowy – ten stan, który lekarze znają najlepiej: odciąć emocje, zaliczyć egzaminy, przeżyć staż.
Prawdziwe wypalenie przyszło jednak nie z adrenaliną, ale z onkologią.
Na internie pacjent spędzał kilka dni, góra tydzień: dalej wypis i z dużym prawdopodobieństwem nigdy więcej się go nie zobaczy. Na onkologii pacjent wraca co dwa tygodnie, co miesiąc, staje się podopiecznym. A lekarz czuje, że wsiadł na karuzelę, która kręci się bez opamiętania i z której nie można zejść.
– Nasze leczenie generuje mnóstwo skutków ubocznych. Tworzy się poczucie, że krzywdzisz pacjenta, chociaż de facto przedłużasz mu życie – mówi Adam.
W styczniu 2026 roku poczuł, że ta karuzela zaraz go zmiażdży. – Miałem takie poczucie, że chcę to wszystko rzucić i więcej nie przychodzić – opowiada. Dwa i pół roku specjalizacji, tysiące twarzy, a w środku pustka.
Poszedł więc na rozmowę do… Łódzkiej Kolei Aglomeracyjnej. Chciał prowadzić pociągi. Marzył o kabinie maszynisty: o tym, że patrzy przed siebie, a jedynym jego zadaniem jest dowieźć ludzi do celu zgodnie z rozkładem. Nie dostał się.
Wypalenie u Adama nie wzięło się ze śmierci pacjentów. Śmierć jest dla niego elementem życia, nauczył się ją akceptować. Zabija go codzienna walka z systemem, który, jak mówi, traktuje go jak urzędnika, a nie lekarza. Przy każdym pobycie pacjenta, nawet jeśli to tylko szybkie podanie leku, Adam musi wypełnić 20 stron formularzy. Ryzyko zakrzepicy, odżywienie, podpisy, stemple. Najbardziej dobija go pytanie, które powinien co tydzień zadawać pacjentkom po operacji piersi: „Czy może pani umyć okno?”.
– Ja sam nie wiem, czy bym dziś umył okno, bo ostatni raz robiłem to rok temu – ironizuje. – Te formularze wkłada się do teczki i nikt na nie nigdy nie patrzy. Gdyby nie te papiery, mógłbym wychodzić o czternastej, widzieć bliskich, żyć.
Zamiast tego siedzi w szpitalu, którego teren jest ogromny, ale klinika ma tylko dwa malutkie pokoiki do badań. Siedzi z pacjentami po godzinach, bo jego charakter nie pozwala mu na „poszatkowaną” medycynę – chce traktować ludzi holistycznie. Jak pacjentkę onkologiczną boli biodro, to szuka dla niej pomocy, dzwoni po kolegach, drąży. A w odpowiedzi i tak dostaje feedback: „To nie twoja rola. Masz rozpisać leczenie nowotworu i wysłać pacjenta dalej, jeśli dolega mu coś spoza naszej działki”.
Kiedyś, gdy pracował jeszcze w poradni POZ, pacjent z depresją siedział u niego czterdzieści pięć minut zamiast dziesięciu. Na korytarzu zrobił się zator, niektórzy oczekujący byli wściekli. Ale gdy Adam wyszedł przeprosić pacjentów za opóźnienie, jeden z nich powiedział: „Niech się pan doktor nie przejmuje, na wizytę u pana warto czekać”.
– Za to od ówczesnego przełożonego usłyszałem, że za dużo czasu marnuję na rozmowy z pacjentami. Ale przecież pacjent z depresją potrzebuje czasu. Tak samo pacjent po siedemdziesiątce potrzebuje kwadransa, żeby się tylko rozebrać i ubrać – tłumaczy.
”Panuje przekonanie, że człowiek szlachetny, robiący coś dobrego, musi cierpieć, mieć przysłowiowe wory pod oczami. Prawdziwy lekarz jest zmęczony, jeździ skodą i pracuje w NFZ. Bo jak jest wyspany i zadowolony z życia, to znaczy, że bierze duże pieniądze i mu się nic nie chce, zapomniał o cierpiącym pacjencie”
Wrócił do pracy po miesiącu zaległego urlopu, którego wcześniej nie brał, bo brakowało rąk do pracy. Nie wrócił z tęsknoty za onkologią – gdyby jutro dowiedział się, że nigdy więcej nie musi zakładać fartucha, nie żałowałby. Wrócił, bo gdy go nie było, pacjenci pisali do niego prywatne wiadomości. Pytali, gdzie teraz będzie przyjmował, bo chcą iść za nim. Gdy wszedł na oddział, jedna z pacjentek powiedziała: „Jak ja się cieszę, że pan wrócił. Myślałam, że już pana nie zobaczę”.
Teraz uczy się od młodszych kolegów, jak stawiać granice. Lubi przytaczać cytat, który krąży na forum lekarskim: „Lekarz żywi się powołaniem, a jeździ etyką”. – My, starsze pokolenie, daliśmy się zajeździć – podsumowuje gorzko.
Wciąż myśli o pociągach. Za pięć lat chce pracować tylko dwa, trzy dni w tygodniu. Żeby mieć czas na życie, którego najlepsze, młode lata zabrała mu medycyna.
Polska średnia
Historia Adama nie jest wyjątkiem. Co drugi polski medyk ankietowany w badaniu kondycji psychicznej pielęgniarek i lekarzy spełniał kryteria dużego epizodu depresyjnego. W Światowy Dzień Zdrowia Psychicznego, 10 października 2025 roku, Światowa Organizacja Zdrowia opublikowała raport MeND (Mental Health of Nurses and Doctors) – największy w historii pomiar dobrostanu europejskich medyków, obejmujący ponad 90 tysięcy osób z 29 krajów. Polska wypadła w nim jak kraj po cichej katastrofie.
Mieliśmy najwyższy wynik depresji w Europie obok Łotwy, przy średniej kontynentalnej wynoszącej 28 proc. Objawy lęku uogólnionego miało 39 proc. ankietowanych. Myśli samobójcze? Co piąty lekarz i co czwarta pielęgniarka mieli je w ciągu ostatnich dwóch tygodni.
W tym raporcie zaszyty jest jednak specyficzny, polski paradoks. Choć polscy medycy są bardzo obciążeni psychicznie, to jednocześnie najrzadziej w Europie biorą zwolnienia lekarskie i rzadziej niż koledzy z Zachodu deklarują chęć odejścia z zawodu. Dlaczego nie idą na zwolnienia, mimo że mają epizody depresyjne? W pracy trzyma ich poczucie winy – świadomość, że jeśli pójdą na L4, kolega z dyżurki będzie musiał pracować 12 godzin dłużej.
Badania WHO to tylko czubek góry lodowej. Oparto je na grupie niespełna dwóch tysięcy osób z Polski (88 lekarek i lekarzy oraz 1990 pielęgniarek i pielęgniarzy, czyli poniżej 1 proc. całej populacji medyków w kraju). Dlatego prof. dr hab. n. med. Ewa Mojs, psycholog kliniczny z Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu, razem z Wielkopolską Izbą Lekarską prowadzą własne, szersze badania. Chcą nie tylko zmierzyć skalę wypalenia, ale zrozumieć, co dokładnie łamie lekarzy: jakie czynniki w ich pracy przekładają się na konkretne problemy zdrowotne, psychiczne i somatyczne. Kwestionariusze, dystrybuowane drogą internetową, spotkały się z ogromnym zainteresowaniem środowiska medycznego. Raport powinien ukazać się wiosną tego roku.
– Ankietowani lekarze wyraźnie łączyli stres z sytuacją zawodową, ale częściej rozpoznawali swoje objawy po prostu jako przemęczenie. Często zadawali sobie pytanie o sens – opowiada prof. Mojs.
Jej zdaniem jednym z najlepszych wskaźników wypalenia jest urlop, a właściwie to, co dzieje się po nim. W normalnych warunkach urlop ładuje akumulatory: patrzymy na morze, idziemy w góry i wracamy z zapasem sił. Wypalony lekarz na urlopie czuje się dobrze, ale każdy dzień zbliżający go do powrotu staje się coraz trudniejszy. Regeneracji właściwie nie ma. Po powrocie do kliniki akumulator jest tak samo pusty jak przed wyjazdem.
– Pojawia się też coś, co można nazwać opadaniem z sił – tłumaczy prof. Mojs. – Człowiek przestaje być efektywny, trudno mu się przystosować do zmian. Myśli: „Może się starzeję? Może to już nie praca dla mnie?”.
Z badań prof. Mojs wyłania się jeszcze jeden bolesny wniosek: najbardziej narażeni na wypalenie są młodzi lekarze. – Pokolenie pięćdziesiąt plus ma w swojej biografii kryzysy: komunę, stan wojenny, strajki. Poprzez te wcześniejsze doświadczenia są bardziej odporni. Pokolenie dwudziestokilkulatków stanęło w obliczu kryzysu z niewystarczającymi umiejętnościami radzenia sobie ze stresem i silnymi emocjami, bo nigdy wcześniej czegoś takiego nie przeżywali – kwituje.
System kształci i kształtuje
Zofia ma 24 lata, jest na szóstym roku medycyny i powoli obniża ambicje, żeby przetrwać. Na studia szła z „pozytywnym obrazem medycyny” w głowie – jej tata jest lekarzem rodzinnym, mama dermatologiem, oboje zawsze byli oddani pracy, ale potrafili po niej żyć. Zofia chciała być anestezjologiem. Kochała myśl o adrenalinie, o zabiegach ratujących życie, o intensywnej terapii. Dzisiaj skłania się ku pediatrii albo medycynie rodzinnej. Tam, gdzie stres jest mniejszy, a z człowiekiem można po prostu porozmawiać.
Pierwsze pęknięcie pojawiło się na drugim roku. To był czas, jak mówi Zofia, „udowadniania, jak mało umiemy”. Wielu prowadzących traktowało studentów jak intruzów, którzy w ogóle nie powinni tam być. – Są tacy prowadzący, gdzie jest strach zapytać o cokolwiek. Bo często dostajemy odpowiedź: „Jak pani tego nie wie?!”, „Już powinna pani to rozumieć…”. Nigdy nie wiemy, jak prowadzący zareaguje na nasze pytanie. Czasem to taka gra psychologiczna, żeby przeżyć te zajęcia i nie zostać zmieszaną z błotem – mówi Zofia.
Potem przyszły zajęcia kliniczne w szpitalach i lekcja całkowitej niewidzialności.
Zofia opowiada, że część prowadzących unika studentów albo notorycznie się spóźnia. – Połowa zajęć to podpieranie ściany i czekanie, czy w ogóle przyjdą. Ten czas, który marnujemy, moglibyśmy przeznaczyć na naukę własną. A naprawdę go brakuje – przekonuje.
Jednego dnia Zofia zemdlała na zajęciach. Posadzono ją na krześle. Gdy odzyskała przytomność, nikt nie zapytał, jak się czuje, czy coś jadła, co jej się dzieje. – Po prostu dalej uczestniczyłam w zajęciach, jakby nic się nie stało. I nie jestem pierwszą osobą, której coś takiego się przydarzyło – mówi.
Najgorzej było na chirurgii. To tam usłyszała, że „kobieta chirurg jest jak świnka morska – ani świnka, ani morska”. I to tam doszło do incydentu z sukienkami. Zofia ma prawie 180 cm wzrostu. Gdy jej grupa miała wejść na blok, chłopcy dostali spodnie, a dziewczynom wręczono sukienki operacyjne. – Ta sukienka ledwo zakrywała mi pośladki. Niektóre koleżanki miały jeszcze rozcięcia. Gdy poprosiłyśmy o spodnie, lekarz kazał nam się wynosić. Krzyczał, że nie obchodzi go żadne równouprawnienie, przy czym żadna z nas w ogóle nie powiedziała słowa o równouprawnieniu. Za karę zostałyśmy na oddziale dwie godziny dłużej niż reszta – opowiada.
Gdzieś w trakcie trzeciego roku Zofia zrozumiała jeszcze jedną rzecz. – Zdałam sobie sprawę, że sporo osób na studiach, a potem w pracy ma kompleks mesjasza, który jest przecież bardzo zgubny – mówi. Żeby to zrozumieć, potrzebowała terapii. Zapisała się na nią cztery lata temu, kiedy zaczęła myśleć o rezygnacji ze studiów. Trafiła do terapeutki, która miała doświadczenie w pracy z personelem medycznym. I to ją uratowało.
Ale Zofia jest wyjątkiem. To tutaj, na korytarzach akademii, zaczyna się powolne wygaszanie instynktu samozachowawczego. Większość jej kolegów i koleżanek uczy się, że ich zmęczenie i emocje to tylko szum, który należy zignorować.
Najszybciej rozwijająca się gałąź medycyny
Mieszko, chirurg na rezydenturze z chirurgii onkologicznej, ma z tej lekcji ocenę celującą. On już nie pamięta, po co właściwie tu wraca. Mieszko jest też porucznikiem Wojska Polskiego i widzi w tym gorzki paradoks: jako żołnierz ma ochronę prawną i limity czasu pracy; jako lekarz jest bezbronny.
Jego życie stało się jedynie ciągiem dyżurów. Od trzech lat nie widział morza ani gór, bo prośba o wolne kwitowana jest ordynatorskim westchnieniem. Mieszko pracuje de facto siedem dni w tygodniu. Czasem wraca do domu taksówką 80 km, bo wie, że jeśli po trzech dniach dyżuru bez przerwy usiądzie za kierownicą, to po prostu za nią zaśnie. Więc kiedy w końcu trafia mu się wolna doba, nie odzyskuje życia. Po prostu idzie spać. – Udaję się do krainy Morfeusza na traktorze. Chrapię ze zmęczenia jak jasny gwint – mówi.
”Gdyby lekarze pozwolili sobie odpuszczać, szczególnie kiedy rodzą im się dzieci, są problemy w domu albo gdy sami potrzebują odpoczynku, wyszłoby to wszystkim na dobre. Pacjentom, ich rodzinom, zdrowiu psychicznemu całego środowiska medycznego. I systemowi”
Mieszko trafił do szpitala sześć lat temu, chciał operować. W końcu po to zostawał chirurgiem, a nie po to, żeby wypełniać formularze. Ale oddział rządzi się innymi prawami niż SOR, z którego przyszedł. – Na SOR-ze, chwała Bogu, liczy się pacjent, mniej uwagi przywiązuje się do papierkowej sfery. A na oddziale? Papierologia w pełnej krasie – zaczyna swoją opowieść.
Większość czasu, który mógłby spędzić z pacjentem, poświęca na papiery. Jak liczy, cztery razy tyle co na samą wizytę. Duża część tych formularzy nie ma żadnego znaczenia dla stanu pacjenta ani dla postępowania. Są, bo są narzucone, a nie dlatego, że są niezbędne.
– Cały system jest oparty nie na tym, żeby pacjentowi pomóc, tylko na tym, żeby spełnić wszystkie obowiązki papierowe. To „taśmociąg dla pacjentów”. Tylko że jeden pacjent może wymagać trzech dni, żeby dojść do siebie po operacji, a drugi trzech tygodni. Nie da się tego zamknąć w twarde ramy – mówi.
Zabiegi chirurgiczne są rozpisane jeden po drugim. Między końcem jednego a początkiem kolejnego jest jakieś 40 minut do 1 godziny „wolnego”, bo trzeba odwieźć pacjenta, zdezynfekować salę. Ta godzina wystarczy akurat na to, żeby pójść do ubikacji i opisać poprzedni zabieg krok po kroku. Jeść nie ma kiedy ani jak, bo na blok operacyjny nie wolno wnosić jedzenia ani picia. – Dlatego mając do wyboru zejście z bloku na posiłek albo dziesięć minut odpoczynku, większość decyduje się na te dziesięć minut z zamkniętymi oczami – wyjaśnia Mieszko.
A jeżeli chirurg nie jest od razu rozpisany do kolejnego zabiegu, biegnie z bloku na oddział, bo ktoś schodzi do zabiegu i trzeba zastąpić koleżankę lub kolegę. Dłuższa chwila spokoju w dużych miastach zwykle jest koło trzeciej w nocy. Wtedy najczęściej chirurdzy sięgają po fast foody: pizzę, burgery, zapiekanki. Coś, co w pięć minut da się wchłonąć bez gryzienia. – Jeżeli pani redaktor kiedyś usiądzie do stołu z większą grupą lekarzy, to jest duża szansa, że zanim pani skończy przystawkę, oni będą kończyli deser. Po prostu jesteśmy nauczeni połykać w całości – kwituje gorzko.
Między zabiegami a papierami jest jeszcze trzeci wymiar oddziału zabiegowego: hierarchia. Lekarze zabiegowi konkurują między sobą o to, żeby móc operować. Jeżeli profesor mówi, że mają przyjść o dwudziestej, to przychodzą – za nadgodziny rezydenci i tak nie dostają wynagrodzenia. Na papierze pracują do godz. 15, ale zabiegi są do godz. 20.
– Jeżeli ktoś postawi się profesorowi albo zastępcy ordynatora, przestaje być rozpisywany do zabiegów. Formalnie nie da się tego wykazać jako kary. Ale człowiek, który się postawił, przez miesiąc-dwa siedzi na oddziale i wypełnia papierologię, która jest najprężniej rozwijającą się gałęzią medycyny – ironizuje.
– A co by się stało, gdyby powiedział pan „nie, nie zostanę do godziny 20”? – dopytuję.
– Inny rezydent by się ucieszył, że może pójść za mnie do zabiegu.
Mieszko na pytanie, czy myślał o wyjeździe za granicę albo zmianie zawodu, odpowiada, że myślał. Dorzuca tylko wielkie „ale”: ten zawód uzależnia. – To jest najpiękniejszy zawód, jaki istnieje na świecie – przyznaje. Dlatego zostaje.
Dlatego wszyscy zostają.
Nie chcę, żeby moje dzieci mówiły mi „wujku”
Jeśli systemowi udaje się przekonać lekarza, że nie jest człowiekiem, najtrudniejszą walkę o jego podmiotowość muszą stoczyć ci, którzy czekają na niego w domu.
Michał, specjalista chirurgii ogólnej z 10-letnim stażem, siedzi właśnie na dyżurze i próbuje nie myśleć o tym, co dzieje się kilka kilometrów dalej. W domu żona leży z wysoką gorączką, sama, z trzyletnią córką i rocznym synem. Michał błagał kolegów o zamianę, chciał zostać z nią w domu, ale nikt nie chciał go zastąpić. Na oddziale zatrudnionych jest ośmiu dyżurujących specjalistów, ale jeden zawsze jest po dyżurze, drugi będzie pełnić dyżur następnego dnia, a kolejni mają wyznaczoną poradnię. I nie ma jak się zamienić.
– Wszyscy zasuwają, nikt nie weźmie nic dodatkowo. Każda zamiana dyżuru to sztuka, domino wzajemnych ustaleń. Jakbym nie był łysy, rwałbym sobie włosy z głowy – mówi Michał.
”Choć polscy medycy są bardzo obciążeni psychicznie, to jednocześnie najrzadziej w Europie biorą zwolnienia lekarskie i rzadziej niż koledzy z Zachodu deklarują chęć odejścia z zawodu. Dlaczego nie idą na zwolnienia, mimo że mają epizody depresyjne? W pracy trzyma ich poczucie winy – świadomość, że jeśli pójdą na L4, kolega z dyżurki będzie musiał pracować 12 godzin dłużej”
Córka, gdy tylko go widzi, przykleja się do niego jak przylepiec. Ale kiedy go nie ma, mała słyszy od mamy tylko: „tatuś jest w pracy”.
– Chciałbym być blisko rodziny, być zaangażowanym tatą. Patrzeć, jak dzieci dorastają i zbudować z nimi dobrą, ojcowską relację. Żeby dzieci nie mówiły „wujku” do własnego ojca – przyznaje.
I wylicza: miesięcznie pracuje ponad 200 godzin. Choć stara się być w domu codziennie po godz. 16, po dobie dyżuru nie ma mowy o odpoczynku. Nie powie przecież dzieciom, by poczekały, bo on jest zmęczony.
W polskich szpitalach walka o bycie rodzicem bywa jednak traktowana jak sabotaż. Michałowi po narodzinach drugiego dziecka udało się wynegocjować z szefem dwa miesiące wolnego. Ponieważ jest na kontrakcie, przez ten czas nie zarobił ani złotówki. Kara przyszła później. Po powrocie usłyszał, że „musi nadrobić” dyżury weekendowe, których nie brał, będąc z synem. Został ukarany za to, że ośmielił się być w domu.
Ten sam mechanizm – ojcostwo jako fanaberia – zna Paweł Grabek. Trzydziestotrzyletni lekarz w trakcie specjalizacji kardiologicznej pamięta czasy pandemii, kiedy pakował torbę „jak na wczasy do Egiptu czy Turcji”, z bielizną na siedem dni i zapasem jedzenia, by spędzić cały tydzień zamknięty w szpitalu. Dziś Paweł ma dwoje małych dzieci i postanowił postawić granice. Skorzystał z urlopu ojcowskiego i rodzicielskiego, co w jego środowisku zostało przyjęte z niedowierzaniem. Słyszał komentarze, po których czuł się tak, jakby zrobił coś bardzo nieodpowiedzialnego.
– Poszedłem na urlop nie dlatego, że byłem zmęczony medycyną, ale chciałem być obecny w życiu dzieci. Bycie ojcem to nie jest przerwa od odpowiedzialności. Wielu lekarzy, szczególnie mężczyzn, jeszcze nie zdaje sobie z tego sprawy – przekonuje.
Paweł widzi kolegów, którzy są na dyżurze, gdy rodzą im się dzieci, albo nie mogą pójść na pogrzeb kogoś bliskiego, bo nie ma kto ich zastąpić. Ma znajomych lekarzy, którzy latami robią po 500 godzin dyżurów w miesiącu. Przy takim obciążeniu pacjenci przestają być ludźmi, a stają się „przypadkami”, w których brakuje miejsca na atruizm.
Dla Michała ceną za to wszystko jest chłód we własnych czterech ścianach. – Z żoną zdaliśmy sobie sprawę, że mamy coraz gorsze relacje. Że jesteśmy w punkcie, w którym nie chcieliśmy się znaleźć – zasmuca się. Wieczorem są tak zmęczeni, że zamiast porozmawiać, padają na twarze. Michał nie potrafi prosić o pomoc, kumuluje wszystko w sobie. Padły mu relacje z mamą, z którą nie rozmawia od półtora roku.
– Żona nalega, żebym zamiast pracy w szpitalu na dyżurach poszedł do poradni robić drobne zabiegi. Zarobiłbym tyle samo albo i więcej, a byłbym częściej w domu. Ale nie po to zostałem chirurgiem, żeby nie pomagać ludziom – mówi.
Dzisiaj Michał ograniczył się do czterech, pięciu dyżurów. Nie chodzi do innych miejsc pracy. Od godz. 15 lub 16 jest w domu prawie codziennie. Szuka nowego miejsca: – Mógłbym pracować gdziekolwiek. W każdym zakątku Polski, na Islandii, w Irlandii, wszędzie, gdzie mówią po angielsku. Chciałbym tylko być blisko żony i dzieci. O tym myślę, nie o pracy.
Paweł ujmuje to szerzej: – Gdyby lekarze pozwolili sobie odpuszczać, szczególnie kiedy rodzą im się dzieci, są problemy w domu albo gdy sami potrzebują odpoczynku, wyszłoby to wszystkim na dobre. Pacjentom, ich rodzinom, zdrowiu psychicznemu całego środowiska medycznego. I systemowi.
Lekarz prawdziwy to lekarz wyczerpany
Mateusz Szulca, lekarz w trakcie specjalizacji z ortopedii i nowo wybrany prezes Wielkopolskiej Izby Lekarskiej, patrzy na polską medycynę jak na „bajorko”, w którym większość z trudnością brodzi, nie bardzo wiedząc, jak się w nim poruszać. Jako Rzecznik Praw Młodego Lekarza widzi proces, który jest powolny i niemal niezauważalny. To osuwanie się w stronę „czerwonej linii”, która w opinii publicznej oddziela dobrego lekarza od tego złego.
W Polsce mamy bowiem specyficzny etos: prawdziwy lekarz musi być wyczerpany.
– Panuje przekonanie, że człowiek szlachetny, robiący coś dobrego, musi cierpieć, mieć przysłowiowe wory pod oczami. Prawdziwy lekarz jest zmęczony, jeździ skodą i pracuje w NFZ. Bo jak jest wyspany i zadowolony z życia, to znaczy, że bierze duże pieniądze i mu się nic nie chce, zapomniał o cierpiącym pacjencie – tłumaczy Szulca.
To pułapka, którą lekarze zastawiają sami na siebie. Gdy pacjent mówi: „Doktorze, widać, że pan jest po dyżurze, taki pan oddany pracy”, w jego głosie słychać szacunek. Lekarz chłonie tę pochwałę jak paliwo.
A skoro go chwalą, chce dawać więcej. Nagina kolejną godzinę, przyjmuje jeszcze jednego pacjenta ponad limit, bo chce być dobrze widziany.
– Kończąc studia, myślałem: jak można być takim głupim, żeby pracować ponad miarę, popadać w pracoholizm? I rok, dwa później miałem zwrot o 180 stopni. Nie dlatego, że nagle coś mnie otrzeźwiło, tylko wreszcie dotarło. Mówiłem sobie „Jeszcze to mam do załatwienia, jeszcze tamto ogarnę, jeszcze tu mam poradnię, jeszcze tam pomogę”. Tak doprowadza się do chronicznego zmęczenia – dopowiada.
Prof. Ewa Mojs potwierdza, że ten mechanizm jest wpisany w samą istotę zawodu. W psychologii mówi się o helping professions – zawodach nastawionych na pomaganie, gdzie empatia jest narzędziem pracy, ale też największym zagrożeniem.
– Prawdziwy lekarz na każdym etapie swojego życia zawodowego czuje, przeżywa, jest blisko pacjenta i jego cierpienia. Myślenie, że lekarz ma przestać reagować na to, co pacjent mówi, przeczy samej idei bycia w partnerstwie i współczuciu – mówi prof. Mojs.
Kłopot pojawia się wtedy, gdy system przestaje odróżniać empatię od eksploatacji. Kiedy lekarz zaczyna opadać z sił i tracić efektywność, nie szuka winy w brakach kadrowych czy biurokracji. Zgodnie z etosem Judyma – szuka jej w sobie.
– Lekarz szuka problemu w swojej konstrukcji, zamiast w otoczeniu. Zamiast nazwać problem wypaleniem, nazywa go własną porażką zawodową – tłumaczy prof. Mojs.
Ale nie wszyscy w tę pułapkę wpadają. Magdalena Kochańska, 67-letnia pediatra z Warszawy, pracuje w tej samej przychodni od 32 lat. Jej dawni pacjenci przyprowadzają teraz własne dzieci. – Nie mam wypalenia, tylko takie doły. Ale wystarczy, że zaświeci słońce, przyjdzie zaprzyjaźniony pacjent… i wszystko mija – mówi. Pracuje pięć godzin dziennie, zna swoich podopiecznych po imieniu, w rejestracji mówią do pacjentów „panie Jasiu”, „pani Moniko”. Ma koleżankę w wieku 90 lat, która nadal przyjmuje pacjentów. Obie są pediatrami. – Dzieci inaczej nastawiają na życie – dodaje Kochańska. Ale jej świat to relikt: mała przychodnia, stali pacjenci, ludzki rytm. Warunki, których nikt inny w tym reportażu nie ma.
”Żona nalega, żebym zamiast pracy w szpitalu na dyżurach poszedł do poradni robić drobne zabiegi. Zarobiłbym tyle samo albo i więcej, a byłbym częściej w domu. Ale nie po to zostałem chirurgiem, żeby nie pomagać ludziom”
W tym świecie „cierpienie uszlachetnia”, a wypalenie zawodowe długo nie istniało w świadomości jako realny problem – było co najwyżej tematem „pół żartem, pół serio” w dyżurce. Szulca widzi, jak to ciche przyzwolenie na przepracowanie zmienia ludzi. – Znam smutne historie ludzi, którzy poszli do pracy lekarza, bo wierzyli, że będą skupiali się na pomocy drugiemu człowiekowi, a przebijając się przez szarą rzeczywistość, stali się cieniami samych siebie. I ci ludzie, będący ofiarami systemu, są pokazywani jako lekarze, których pacjent nie interesuje, jest przez nich ignorowany. A przecież wypalony lekarz jest ponad połowę mniej efektywny – zauważa. Kiedy niektórzy starsi koledzy mówią, że młodzi sobie „wymyślili wypalenie i inne pierdoły”, że „kiedyś tak nie było”, Szulca ma jedną, celną ripostę: „Kiedyś Judym jeździł do pracy dorożką, przestańcie więc używać samochodów”. – I kolory na twarzy zmieniają się szybciej, niż pani myśli – dodaje.
Bo Judym to piękny mit, ale, jak podkreśla prof. Mojs, lekarz, który sam nie potrafi oddychać, nie pomoże oddychać pacjentowi.
– W samolocie jest taka instrukcja bezpieczeństwa: maskę tlenową załóż najpierw sobie, a potem dziecku albo osobie obok. I właśnie taka świadomość rośnie wśród młodych lekarzy. Aby skutecznie pomagać, pracować przez wiele lat, służyć innym ludziom, trzeba najpierw pomóc też sobie – mówi prof. Mojs.
Na ratunek
Dominik Krzyżanowski przeszedł drogę od pielęgniarza w hospicjum do dyrektora szpitala przy ul. Koszarowej we Wrocławiu. Kiedy objął stanowisko, postanowił zacząć od prostej diagnozy: badania z 1995 roku pokazują, że aż 48 proc. przyczyn wypalenia leży w złej organizacji pracy. Krzyżanowski uważa, że te dane są nadal aktualne. To nie pacjenci i ich śmierć są na szczycie listy – to dyrektorzy i kierownicy, którzy źle dzielą zadania.
Dlatego postawił na „otwarte zarządzanie”. W każdy wtorek lub środę ogłaszał, że wychodzi z gabinetu. Nie było go w oficjalnym sekretariacie; najczęściej można go było spotkać w pokoju gospodarczym. Miał też specjalną linię telefoniczną, która pozwalała zachować anonimowość tym, którzy bali się oficjalnego obiegu.
– Przychodzili wszyscy: lekarze, pielęgniarki, pracownicy techniczni. Chcieli porozmawiać o problemach zawodowych, czasem o bardzo prywatnych sprawach. Albo załatwić coś, co w sztywnej strukturze było nie do przejścia: poprawić organizację, polepszyć swoje miejsce pracy – opowiada Krzyżanowski.
Jako szef wierzył w elastyczność. Jeśli pracownikowi chorowała matka, Krzyżanowski uważał, że dyrektor jest od tego, by dostosować mu godziny pracy. – Dyrektorowi nie chodzi o to, żeby ktoś siedział od dziewiątej do szesnastej. Chodzi o efekt, o wykonanie pracy. Takie zwyczajne, ludzkie rzeczy budują świetne relacje. Pracownik czuje, że jest ważny – dopowiada.
Ta potrzeba systemowego zadbania o personel nie była tylko wrocławskim eksperymentem. Po pandemii poziom napięcia w szpitalach wzrósł tak drastycznie, że podobne impulsy zaczęły płynąć z innych stron kraju.
W Szpitalu Uniwersyteckim w Zielonej Górze Barbara Łysiak, kierowniczka Poradni Psychologicznej, wiedząc, że po pandemii poziom napięcia stał się niebezpieczny, szukała w różnych instytucjach realnej pomocy dla medyków. Ostatecznie, na przełomie 2024 i 2025 roku udało się uruchomić trzymiesięczny pilotaż, który sfinansowano z kasy szpitala, bo tego typu działań nie pokrywa np. NFZ. Zatrudniono psychologa zupełnie spoza szpitala, by nikt nie musiał się bać, że pomoc będzie mu udzielana przez koleżankę z dyżurki.
– Najbardziej uderzyła mnie rozmowa z bardzo doświadczonym lekarzem po śmierci nastolatki na OIOM-ie dziecięcym. Powiedział mi, że przez 30 lat pracy nigdy nie był tak przeciążony emocjonalnie, jak przez ostatnie trzy lata na tym oddziale – mówi Łysiak.
Raport po pilotażu potwierdził to, co słyszała na co dzień: zaburzenia lękowe, psychosomatyczne, brak poczucia sprawczości i chroniczne zmęczenie.
Dla Łysiak największą barierą pozostaje „etos lekarza-bohatera”. To on sprawia, że medycy, zamiast szukać wsparcia, zamykają się w sobie. – My, psycholodzy, możemy regulować swoje obciążenie psychiczne, zmieniając oddział, gdy strat jest zbyt wiele. Lekarze, w większości nie mają takiej możliwości, są przypisani do swojej specjalizacji na lata. Pilotaż pokazał, że potrzebują anonimowej ścieżki wyjścia – podsumowuje Łysiak.
Wszystko jednak wraca do tego, co Antoni Kępiński opisał w książce „Poznanie chorego”, a co Krzyżanowski nazywa po prostu „opróżnianiem plecaka”. Każdy z nas niesie bagaż, który przez lata napełnia się trudnymi doświadczeniami. – To, czy ten ciężar nas zmiażdży, zależy od tego, czy go regularnie opróżniamy. Trzeba budować swoje zasoby w naturalnych relacjach i pasjach. Jeżeli czegoś nie posiadasz w środku, nie możesz tego dać pacjentowi – mówi Krzyżanowski. On sam odnalazł swój balans w rąbaniu drewna, przycinaniu ogrodu i relacjach z żoną.
Z badań prof. Ewy Mojs wynika, że w wypaleniu zawodowym lekarz traci coś najcenniejszego: poczucie sensu, które pchało go na te studia. A jak podsumowuje Mateusz Szulca z Wielkopolskiej Izby Lekarskiej, ten problem nie zniknie sam z siebie – on zawsze był i będzie, zmienić może się tylko nasz sposób reagowania.
– Jeżeli przekroczymy linię i naprawdę się wypalimy, to doświadczenie zmienia nas na zawsze. I potem już nic nie jest takie samo, nawet jeśli uda nam się wrócić do siebie – potwierdza Szulca.
Tymczasem gdzieś w Łodzi Adam Miller wciąż czasem zagląda na stronę kolei aglomeracyjnej. W końcu maszyniści mają limit czasu pracy.
Imiona części rozmówców zostały zmienione dla ochrony ich prywatności.
Zobacz także

„Pacjent wie, gdy go boli. Kropka”. O szacunku i empatii w komunikacji w gabinecie lekarskim rozmawiamy z Janem Gruszką, psychoonkologiem

Tego nie mów choremu. Eksperci stworzyli listę „zakazanych słów”, które nie powinny paść z ust lekarza

Geniusz. Potwór. Zbawca. Cudotwórca. Jaki naprawdę był prof. Marian Zembala?
Podoba Ci się ten artykuł?
Polecamy

Plastik w oku pilota. Jak narodziły się sztuczne soczewki

„Otyłość to nie problem estetyczny, lecz przewlekła choroba”. Prof. Karolina Kłoda, która mierzy się z tym schorzeniem, mówi pacjentom: to nie wasza wina

„Możemy uzależnić się od terapii sami, ale możemy też zostać w tym kierunku poprowadzeni”. Anna Bimer o tym, kiedy terapia może stać się antyterapią

„Patrzyłam na chorego tatę i wiedziałam, że mnie czeka to samo”. Jadwiga Noga po przeszczepie wie, że każdy dzień to cud
się ten artykuł?











