Koronarografia – co to za zabieg? Kiedy się go przeprowadza?
W twoich naczyniach krwionośnych zauważono podejrzane zmiany? Jeśli tak, bardzo możliwe, że już wkrótce zostanie u ciebie przeprowadzona koronarografia. Jest to inwazyjny zabieg, który może jednak przynieść wiele korzyści, a prawdopodobieństwo wystąpienia powikłań jest bardzo małe. Na czym polega koronarografia? Ile kosztuje ten zabieg? W artykule znajdziesz odpowiedzi.
Czym jest koronarografia?
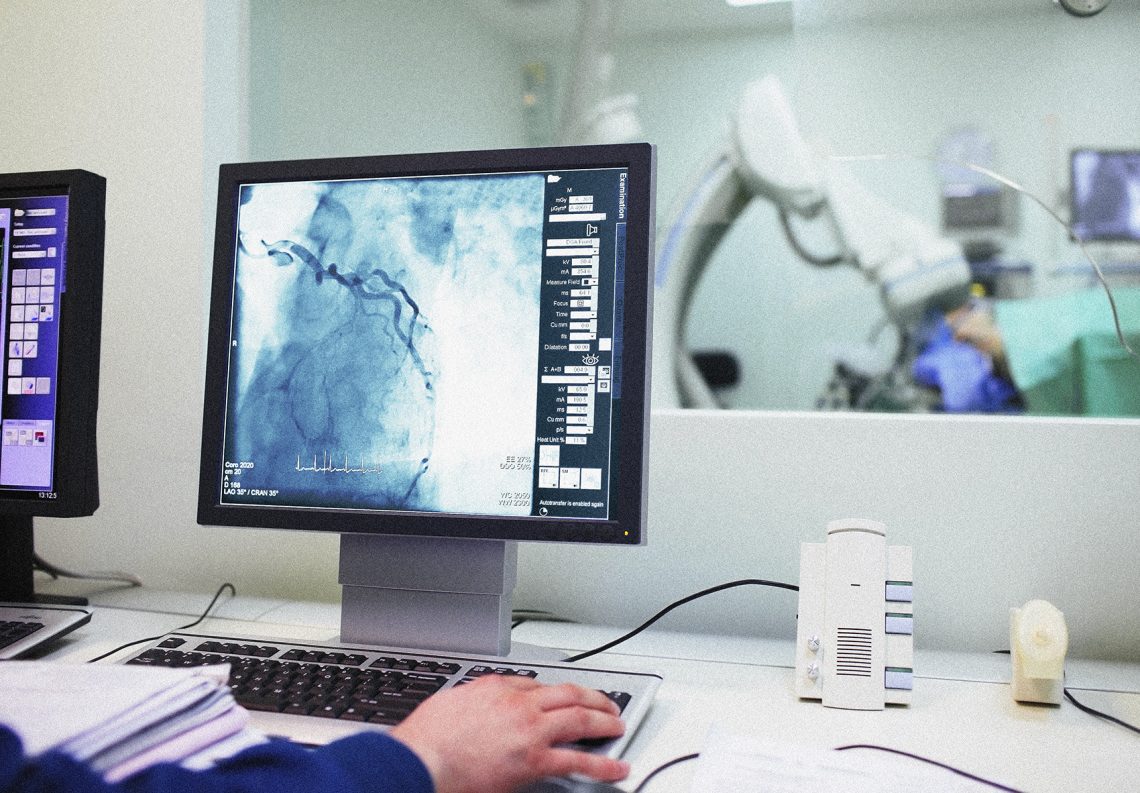
Koronarografia to badanie radiologiczne (odbywa się przy pomocy promieni rentgenowskich), które pozwala ocenić tętnice zlokalizowane w sercu, ich budowę oraz pojawiające się zmiany chorobowe. Określane jest również mianem angiografii wieńcowej lub cewnikowaniem tętnic wieńcowych. Dzięki niemu obrazuje się naczynia wieńcowe w celu określenia, skąd bierze się ból w klatce piersiowej. Całość można zaobserwować poprzez odpowiednią kamerę.
Koronarografia pozwala podejmować lekarzom różne decyzje, np. o wprowadzeniu leczenia zachowawczego lub też wdrażaniu innych form terapii. Podpowiada też, czy przeprowadzenie operacji lub zakładanie by-passów ma sens. Jest więc bardzo ważną częścią składową procesu diagnostycznego.
Zabieg koronarografii jest bezbolesny, przeprowadza się go w znieczuleniu miejscowym. Podczas jego wykonywania aplikuje się również kontrast, który pozwala lepiej uwidocznić naczynia krwionośne, jak również serce. Kiedy wprowadza się wspomniany środek do organizmu, odczuwalna jest delikatna fala ciepła, która ustępuje jednak po maksymalnie 30 sekundach.
Na czym polega koronarografia?
Na czym polega badanie koronarografia? Na początku pacjent kładzie się na plecach, a lekarz przykrywa go odpowiednim prześcieradłem. Następnie specjalista nacina skórę na pachwinie lub w okolicach nadgarstka, a więc tętnicę udową lub promieniową. Poprzez nacięcie wprowadzany jest cewnik, a cały obszar zostaje zdezynfekowany. Podczas zabiegu pacjent pozostaje przytomny.
Co dzieje się dalej? Lekarz podaje pacjentowi znieczulenie, a po kilku minutach wprowadza kolejny cewnik do tętnicy obwodowej, który przesuwa aż do tętnicy wieńcowej. Stale obserwuje obraz rentgenowski. Aplikuje w międzyczasie kontrast do określonej tętnicy wieńcowej, dzięki któremu widać, czy dane naczynie jest zwężone lub poszerzone. Może zauważyć również, w którym miejscu powstała konkretna zmiana. Na koniec zabiegu specjalista wyciąga cewnik i nakłada w miejscu nakłucia opatrunek uciskowy.
Jak się przygotować do angiografii wieńcowej?
Zanim zabieg cewnikowania tętnic wieńcowych zostanie przeprowadzony, wskazane jest wykonanie szczepienia przeciwko wirusowemu zapaleniu wątroby typu B. Należy też wykonać wszystkie badania, które zaleci lekarz. W dniu koronarografii trzeba być na czczo, nie można jednak zapominać o piciu wody. Jeśli przyjmujesz jakieś lekarstwa, nie musisz ich odstawiać – dotyczy to szczególnie aspiryny.
Co się dzieje po zabiegu koronarografii?
Po wykonaniu zabiegu pacjent powinien leżeć przez 4 godziny na plecach, najlepiej nieruchomo. Następnie, jeżeli chce, może położyć się na boku, ale z wyprostowaną kończyną, na której zostało wykonane nacięcie. Dopiero po upływie 6-8 godzin może wstać, a więc konieczna jest tutaj hospitalizacja.
Czy po koronarografii można pracować? Jak się okazuje, tak, i to już kilka dni po jej wykonaniu. Nie należy się w tym czasie jednak przemęczać, niewskazane jest też uprawianie intensywnej aktywności fizycznej. Sporo zależy tu również od indywidualnych predyspozycji pacjenta. Jeżeli zauważysz u siebie mocno zaczerwieniony, powiększający się i tkliwy siniak, zgłoś się do lekarza.
Koronarografia – ryzyko
Wielu pacjentów obawia się koronarografii, jednak w opinii lekarzy jest to badanie relatywnie bezpieczne. Jednocześnie należy zaznaczyć, że jest to diagnostyka inwazyjna, co oznacza, że może wywołać pewne powikłania (choć dochodzi do tego bardzo rzadko). Najczęściej przydarzają się one pacjentom borykającym się z różnymi schorzeniami przewlekłymi oraz osobom starszym.
Wskazania do koronarografii
Główne wskazania do koronarografii to:
- niewydolność serca,
- tętniak aorty,
- symptomy, które wskazują na niedokrwienną chorobę serca,
- urazy klatki piersiowej,
- wada zastawkowa,
- stany zapalne naczyń krwionośnych,
- choroba wieńcowa,
- zawał serca (z uniesieniem odcinka ST).
Koronarografię wykonuje się również wtedy, gdy pojawiły się nowe symptomy choroby wieńcowej lub doszło do nasilenia istniejących objawów, a także w momencie, kiedy planowane jest leczenie kardiochirurgiczne.
Powikłania po koronarografii
Jak już wspomniano, zdarza się, że po przeprowadzeniu koronarografii pojawiają się pewne komplikacje. Zazwyczaj są one związane z samą czynnością wkłuwania do tętnicy, wówczas może pojawić się tętniak rzekomy, jak również krwiak. W niektórych przypadkach po koronarografii powstaje zakrzep – także w okolicach obszaru, na którym dokonano wkłucia. Ryzyko powikłania jest większe, jeśli doszło do tego w okolicach pachwiny. Czasem podczas zabiegu wprowadza się również do organizmu stent – efektem bywa powstanie zakrzepu w naczyniowej protezie. Jakie jeszcze powikłania mogą pojawić się po koronarografii? Rzadko kiedy można zaobserwować:
- udar mózgu,
- wtórną anemię,
- zaburzenia pracy nerek (wywołane przez kontrast),
- destrukcję tkanek (wywołaną przez promieniowanie rentgenowskie),
- arytmię (będącą zagrożeniem dla życia),
- zaburzenia rytmu serca,
- uszkodzenie tętnicy,
- przetokę tętniczo-żylną,
- nagłe zatrzymanie krążenia,
- zator (powstały w wyniku oderwanej blaszki miażdżycowej lub skrzepliny).
U niektórych pacjentów pojawia się ból ręki po koronarografii. Dlatego mówi się, że przeprowadzenie tego zabiegu diagnostycznego w prawej ręce jest w pewien sposób ryzykowne. W większości przypadków objawy tego typu utrzymują się jednak stosunkowo krótko. Bardzo rzadko dochodzi do zawału po koronarografii oraz – w konsekwencji – zgonu. Jak często następuje śmierć po tym zabiegu? Jak się okazuje, dzieje się tak jedynie w 0,14% przypadków, z kolei samo ryzyko powikłań wynosi około 2%. Dużo zależy od stanu chorej osoby, nie mniej istotny jest dobór odpowiedniego środka cieniującego.
Ile kosztuje koronarografia prywatnie?
Jeśli interesuje Cię cena koronarografii wykonywanej prywatnie, zaczyna się ona od 1000 zł. Dodajmy, że do tego należy doliczyć cenę kontrastu, która wynosi około 200 zł. Należy jednak zaznaczyć, że zabieg refundowany jest przez Narodowy Fundusz Zdrowia, dlatego można go przeprowadzić bezpłatnie.
Bibliografia:
- https://www.ncbi.nlm.nih.gov/books/NBK470279/ [dostęp 04.06.23].
- Kohsaka S., Makaryus A. N., Coronary Angiography Using Noninvasive Imaging Techniques of Cardiac CT and MRI, Current Cardiology Reviews 2008, 4 (4), s. 323-330.
- Tavakol M., Ashraf S., Brener S. J., Risks and Complications of Coronary Angiography: A Comprehensive Review, Global Journal of Health Science 2012, 4 (1), s. 65-93.
Polecamy

Dietetycy obalają mity. Oto 6 produktów, które do tej pory uważano za niezdrowe dla serca

Aleksandra Żuraw ujawnia diagnozę: wada serca. „Przez lata mogła odpowiadać za moje migreny i mikroudary”

Pacjent z tytanowym sercem przeżył 100 dni. To pierwszy taki przypadek w historii

Ewelina, Renata i ich serca na baterie. „Rozrusznik to mój osobisty bodyguard. Sam decyduje, kiedy się włączyć”
się ten artykuł?