Dr Magdalena Bizoń: „To nie robot operuje, tylko lekarz, który za konsolą widzi więcej i działa precyzyjniej”

– Chirurgia robotyczna to technologia, która podnosi komfort i bezpieczeństwo pacjentek, szczególnie tych z otyłością, u których klasyczne operacje związane są z wyższym ryzykiem powikłań. To także przełom dla lekarzy: z robotem mogą działać z większą precyzją, nie martwiąc się o zmęczenie – mówi dr n. med. Magdalena Bizoń, ginekolog onkolog, dyrektorka medyczna LUX MED Onkologia, pierwsza w Polsce certyfikowana asysta operacji robotycznych w ginekologii onkologicznej. Rozmawiamy o tym, że pierwsza w naszym kraju operacja raka trzonu macicy z wykorzystaniem dwóch konsol robota to nie tylko technologiczna ciekawostka. To nowy sposób myślenia o chirurgii.
Marta Dragan: W jaki sposób operacje robotyczne zrewolucjonizowały chirurgię i dlaczego mówi się, że to nowy kamień milowy w medycynie?
Dr Magdalena Bizoń, ginekolog onkolog: Roboty chirurgiczne znacząco rozwijają możliwości chirurgii małoinwazyjnej w takich obszarach, jak urologia, ginekologia czy chirurgia ogólna. Pozwalają na wykonywanie minimalnych nacięć skóry i przeprowadzenie operacji z dotarciem do trudno dostępnych miejsc, co w przypadku tradycyjnych metod małoinwazyjnych, takich jak laparoskopia, wciąż bywa dużym wyzwaniem ze względu na mniejsze możliwości ruchów narzędzi operacyjnych. Roboty zmieniają podejście do leczenia pacjentów, zarówno pod względem skuteczności, jak i jakości życia po zabiegach.
W ramach chirurgii robotycznej możemy wykonać duży zabieg operacyjny dokładnie w takim samym zakresie, jak w przypadku chirurgii otwartej, ale w sposób małoinwazyjny, czyli przy niedużych nacięciach skóry. Daje to pacjentom komfort. Wizualizacja w kilkunastokrotnym powiększeniu umożliwia spostrzeżenie nawet najmniejszego naczynia krwionośnego i uniknięcie jego uszkodzenia, co wiąże się z mniejszą utratą krwi podczas zabiegu, skróceniem czasu pobytu w szpitalu, mniejszym ryzykiem infekcji i szybszym powrotem do pełnej sprawności. Małe, precyzyjne nacięcia to też mniej widocznych blizn.
System robotyczny zwiększa precyzję operacji i pozwala na wykonanie bardziej skomplikowanych procedur, a jak to się ma do komfortu pracy lekarza?
Operacja tradycyjna to dla chirurga wymagająca praca nie tylko umysłowa, ale także fizyczna, w którą zaangażowane są siły działające na kręgosłup, na dłonie, nogi, stawy barkowe. W przypadku chirurgii robotycznej chirurg siedzi za konsolą, która jest dostosowana do jego wzrostu i pozycji siedzącej. Ruchy są ergonomiczne, więc to zmęczenie fizyczne jest mniejsze. To wpływa na lepszą efektywność pracy, bo lekarz może wykonać więcej procedur danego dnia.
Należy także zauważyć, że stosowane narzędzia chirurgiczne w robotyce są bardzo precyzyjne, mają 360 stopni obrotu wokół własnej osi i poruszają się tak jak nadgarstki, przez co zapewniają dokładną preparatykę tkanek. Stabilność ramion robota niweluje czynniki ludzkie, takie jak drżenie rąk, co w konsekwencji zmniejsza ryzyko powikłań. Dzięki trójwymiarowemu obrazowi z opcją dużego powiększenia chirurg widzi każde naczynie krwionośne, pozwala to na koagulację naczyń mniejszych, które pojawiają się na drodze preparatyki, a także na uniknięcie niepotrzebnych krwawień.
W Szpitalu św. Elżbiety Grupy LUX MED miała miejsce pierwsza w Polsce operacji trzonu macicy z użyciem dwóch konsol robota. Dlaczego mówi się o niej „przełomowa”?
To była pierwsza w Polsce operacja raka trzonu macicy, w której dwóch ginekologów onkologów jednocześnie pracowało przy dwóch osobnych konsolach robota chirurgicznego. Nazywamy ją przełomową, ponieważ taki tryb operacji otwiera zupełnie nowe możliwości w kontekście jakości leczenia. To nie tylko symbol technologicznego postępu, ale realna zmiana jakości leczenia i komfortu pacjentek, a także nowy sposób myślenia o chirurgii jako współpracującym zespole. Dzięki systemowi dwóch konsol możliwa jest bieżąca, śródoperacyjna konsultacja między operatorami. Lekarze mogą się nawzajem wspierać, przekazywać sobie zabieg jak pałeczkę w sztafecie – jeden rozpoczyna procedurę, drugi ją kończy. To znacznie zwiększa bezpieczeństwo i elastyczność operacji.
Wspomniana operacja przebiegła płynnie, choć była niezwykle wymagająca. Był to trudny przypadek – pacjentka miała rozległe pakiety węzłowe w przestrzeni okołoaortalnej, których usunięcie stanowiło spore wyzwanie techniczne. Właśnie dlatego współpraca między dwoma operatorami była w tej sytuacji absolutnie kluczowa.
Gdyby do dyspozycji była tylko jedna konsola, a pojawiłyby się trudności techniczne czy konieczność zmiany operatora, wiązałoby się to z przerywaniem zabiegu. Drugi chirurg musiałby dostosować konsolę do własnych ustawień, m.in. wysokości, rozmieszczenia pedałów i ekranu, co zajmuje czas i zaburza płynność operacji. Przy dwóch konsolach każdy z operatorów mógł natychmiast przejąć kontrolę i kontynuować procedurę bez żadnych przestojów.

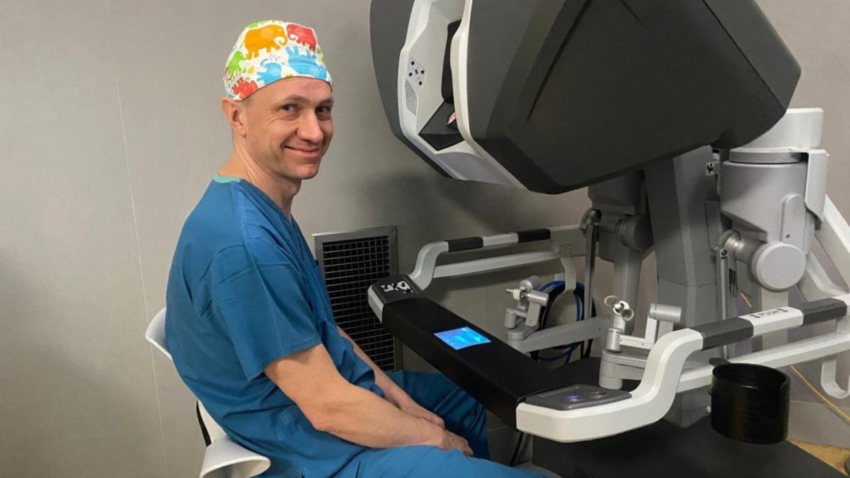
Dr Bizoń prowadziła narrację do pierwszej w Polsce operacji raka trzonu macicy z wykorzystaniem dwóch konsol robota / Zdjęcie: Materiały prasowe LUX MED
Dlaczego operacje robotyczne zaleca się szczególnie pacjentkom z rakiem trzonu macicy?
Wynika to przede wszystkim z faktu, że otyłość jest jednym z głównych czynników ryzyka zachorowania na raka trzonu macicy. U kobiet z otyłością występuje zwiększona ilość cholesterolu obecnego w tkance tłuszczowej, który przekształca się w estrogeny. Nadmiar estrogenów sprzyja rozrostowi błony śluzowej macicy, a ten z kolei może prowadzić do rozwoju nowotworu. Właśnie dlatego duża część pacjentek z tą diagnozą to kobiety z nadwagą lub otyłością. A to z kolei wiąże się z wyzwaniami chirurgicznymi, zwłaszcza w przypadku tradycyjnych operacji z otwarciem powłok brzusznych.
U pacjentek z dużą ilością tkanki tłuszczowej gojenie ran pooperacyjnych jest trudniejsze i znacznie wydłużone. Często wymaga długotrwałej antybiotykoterapii, a w przypadku planowanej chemioterapii lub radioterapii – leczenie uzupełniające musi zostać odroczone, czasem nawet o kilka tygodni, aż rana się wygoi. Chirurgia robotyczna rozwiązuje te problemy, ponieważ jest metodą małoinwazyjną. Zabieg wykonywany jest przez kilka niewielkich nacięć w skórze (ok. 8 mm), które goją się szybko i bez komplikacji.
Dodatkowo, w przypadku pacjentek z otyłością dostęp do głęboko położonych struktur, np. dołów biodrowych, bywa dużym wyzwaniem technicznym w klasycznej operacji. Wymaga to nie tylko doświadczenia, ale też dużej siły fizycznej od asysty chirurgicznej, która musi stale przytrzymywać powłoki brzuszne. W operacji robotycznej ten problem znika: narzędzia chirurgiczne oraz kamera precyzyjnie docierają dokładnie tam, gdzie potrzebujemy operować, bez konieczności ręcznego podtrzymywania tkanek. Całość utrzymywana jest stabilnie przez ramiona robota, które są całkowicie odporne na drżenie — w przeciwieństwie do ludzkiej ręki. To wszystko sprawia, że chirurgia robotyczna jest bezpieczniejsza, bardziej precyzyjna i mniej obciążająca dla pacjentek z otyłością, a sam proces rekonwalescencji jest krótszy i mniej powikłany.
Jak ocenia pani świadomość pacjencką, jeśli chodzi o korelację otyłość a rak trzonu macicy?
Mam wrażenie, że ta świadomość dopiero zaczyna się kształtować. Przez długi czas pacjentki nie zdawały sobie sprawy, że otyłość może być jednym z istotnych czynników ryzyka rozwoju raka trzonu macicy. Na szczęście to powoli się zmienia. Coraz więcej kobiet rozumie, że raz w roku powinny zgłosić się na wizytę profilaktyczną — i to zdecydowanie dobry trend. Problem pojawia się jednak w przypadku starszych pacjentek, zwłaszcza po 70. roku życia, które często rezygnują z regularnych wizyt u ginekologa. Wiele z nich trafia do specjalisty dopiero wtedy, gdy pojawia się niepokojący objaw, np. krwawienie pomenopauzalne. A to już jest sygnał alarmowy, który może świadczyć o zaawansowanym procesie chorobowym.
”Roboty zmieniają podejście do leczenia pacjentów, zarówno pod względem skuteczności, jak i jakości życia po zabiegach”
Jakie badania kontrolne pozwalają wykryć raka trzonu macicy na wczesnym etapie?
Podstawową formą profilaktyki jest badanie ultrasonograficzne (USG), które powinno być wykonywane raz do roku. Jeżeli lekarz ginekolog stwierdzi jakiekolwiek niepokojące zmiany w obrębie jamy macicy, pacjentka kierowana jest do szpitala na dalszą diagnostykę.
Najdokładniejszą metodą diagnostyczną w takiej sytuacji jest histeroskopia. Polega ona na wprowadzeniu kamery do jamy macicy, identyfikacji podejrzanych zmian, a następnie ich usunięciu i łyżeczkowaniu kanału szyjki macicy oraz jamy macicy. Uzyskany materiał jest przesyłany do badania histopatologicznego. Alternatywnie w znieczuleniu miejscowym można wykonać biopsję aspiracyjną endometrium – pobranie fragmentu błony śluzowej macicy. Należy jednak podkreślić, że ta metoda nie pozwala na tak precyzyjną ocenę zmian jak histeroskopia, ponieważ nie wskazuje dokładnie, z którego miejsca pochodzi materiał.
Jeśli wynik badania histopatologicznego potwierdzi obecność nowotworu, pacjentka powinna jak najszybciej trafić do poradni ginekologii onkologicznej – najlepiej w ośrodku, który oferuje kompleksową diagnostykę i leczenie, w szczególności: chirurgię małoinwazyjną (w tym robotyczną), dostęp do diagnostyki genetycznej i molekularnej oraz możliwość wykonania ultrastagingu węzła wartowniczego.
Na czym polega ultrastaging?
To zaawansowana technika histologiczna pozwalająca na wykrycie mikroprzerzutów w węzłach wartowniczych, czyli węzłach chłonnych zlokalizowanych najbliższej guza. Po wycięciu węzeł ten poddawany jest bardzo dokładnemu badaniu – dzielimy go na ultracienkie skrawki, by zidentyfikować ewentualne mikroprzerzuty, które mogłyby zostać przeoczone przy klasycznym badaniu histopatologicznym. Taka procedura pozwala unikać niepotrzebnego usuwania wszystkich węzłów chłonnych, co znacząco ogranicza ryzyko powikłań, takich jak obrzęki limfatyczne kończyn czy uszkodzenia naczyń. Dzięki temu jest to metoda oszczędzająca dla pacjentki, a jednocześnie bardzo wiarygodna diagnostycznie.
Wróćmy do operacji robotycznej w Szpitalu św. Elżbiety. Prowadziła pani narrację do tej operacji, ale – jako pierwsza w Polsce certyfikowana asysta operacji robotycznych – mogła pani równie dobrze uczestniczyć bezpośrednio na bloku operacyjnym, prawda?
Tym razem moje zaangażowanie w projekt miało charakter organizacyjny i szczerze mówiąc, czułam z tego powodu duży niedosyt. Bardzo chciałam być asystą lub zasiąść przy konsoli – szczególnie, że posiadam certyfikat potwierdzający umiejętność obsługi konsoli chirurgicznej, przyznany przez Europejskie Towarzystwo Chirurgii Robotycznej w Ginekologii (SERGS). To tzw. pierwszy etap szkolenia dla operatorów robota.
Warto wiedzieć, że aby samodzielnie przeprowadzać operacje robotyczne w Polsce, lekarz musi wykonać co najmniej 50 takich zabiegów rocznie. Obecnie dostęp do robotycznych stanowisk operacyjnych jest ograniczony, a liczba certyfikowanych operatorów wciąż jest zbyt mała, by w pełni wykorzystać potencjał tej technologii. Dlatego tak istotne jest, aby ośrodki operacyjne miały wysoką liczbę przypadków, co pozwala chirurgom regularnie ćwiczyć i doskonalić swoje umiejętności.
Jak wyglądał proces zdobywania certyfikacji jako asysta operacji robotycznych?
Moja ścieżka w chirurgii robotycznej rozpoczęła się w 2019 roku, gdy wspólnie z dr. Olszewskim zdobyliśmy pierwsze w Polsce certyfikaty w chirurgii robotycznej w ginekologii onkologicznej. Ja byłam pierwszą w kraju certyfikowaną asystentką operacji robotycznych w tej specjalizacji, a dr Olszewski był pierwszym operatorem na Mazowszu, który wykonał zabieg przy użyciu systemu da Vinci. Wcześniej nikt w Polsce nie miał takiego uprawnienia w naszej dziedzinie, więc można powiedzieć, że przecieraliśmy szlaki – dla wszystkich, którzy przyszli po nas.
Nie ukrywam, że cieszę się, że to właśnie kobieta była w naszym kraju pierwszą osobą z certyfikatem w tej roli. Mam nadzieję, że to zainspiruje inne kobiety lekarki do sięgania po nowe technologiczne kompetencje w medycynie.

Dr Magdalena Bizoń – pierwsza w Polsce certyfikowana asysta operacji robotycznych w ginekologii onkologicznej / Zdjęcie: Archiwum prywatne
Czy pacjentki wykazują gotowość na zastosowanie tej metody operacyjnej? Czy pojawia się u nich obawa o autonomiczność urządzenia?
Rzeczywiście pacjentki czasem pytają wprost: „Czy to robot będzie mnie operował?”. Zawsze wtedy wyjaśniam, że to nie maszyna operuje, tylko doświadczony lekarz chirurg, który siedzi przy konsoli i w pełni kontroluje każdy ruch robota. Zaznaczam, że robot jest jedynie precyzyjnym narzędziem, które pozwala lekarzowi działać z jeszcze większą dokładnością. Gdy pacjentki to zrozumieją, zwykle czują się spokojniejsze. Jeśli do tego wyjaśni się im, na czym polega ta technika i jakie niesie korzyści, czyli że krócej pozostaną w szpitalu, szybciej wrócą do formy i że cały zabieg jest mniej obciążający dla organizmu, zazwyczaj z pełnym przekonaniem się zgadzają.
Dla wielu kobiet, zwłaszcza starszych, które często żyją samotnie, kluczowa jest właśnie możliwość szybszego powrotu do codziennych czynności. W obliczu operacji ich najczęstszą obawą jest okres rekonwalescencji, martwią się, jak poradzą sobie po operacji, szczególnie w domu. Dlatego informacja, że zabieg będzie małoinwazyjny, a powrót do pełni sił łagodniejszy, przynosi im dużą ulgę. Wiedzą, że nie będą wymagały długiej opieki, i to daje im poczucie niezależności i bezpieczeństwa.
Jak oceniane jest ryzyko operacji robotycznej?
Jeśli porównamy trzy techniki operacyjne – chirurgię otwartą, laparoskopową i robotyczną – to właśnie chirurgia robotyczna cechuje się najmniejszym ryzykiem powikłań. Statystycznie pacjentki po operacjach robotycznych mają najwyższy odsetek przebiegu bez komplikacji, a także najniższy wskaźnik konieczności konwersji, czyli zmiany techniki operacji z robotycznej na klasyczną, oraz najlepsze wyniki pod względem całkowitych przeżyć. To wszystko sprawia, że ta technika uznawana jest obecnie za najbezpieczniejszą formę leczenia operacyjnego w wielu wskazaniach ginekologii onkologicznej.
Jakie jeszcze schorzenia operuje się już z użyciem robota chirurgicznego?
Robot chirurgiczny może być wykorzystywany w leczeniu wielu schorzeń, przede wszystkim w urologii, ginekologii, chirurgii onkologicznej. Jednak obecnie mamy istotne ograniczenie: refundacja NFZ. Ta obejmuje finansowanie jedynie konkretnych zabiegów w onkologii. Narodowy Fundusz Zdrowia obecnie refunduje operacje raka prostaty, raka endometrium (trzonu macicy) i raka jelita grubego. W przypadku innych schorzeń, takich jak np. endometrioza, operacje z użyciem robota są możliwe, ale wyłącznie komercyjnie, czyli odpłatnie. To zdecydowanie ogranicza dostępność tej technologii dla pacjentek. I jest to frustrujące, bo technologia już jest, kompetencje też – brakuje tylko systemowych decyzji.
Zobacz także

Krzysztof Dowgierd: „Kiedyś będziemy wstrzykiwać pacjentom roboty, które naprawią nie tylko twarz, ale też gen”

Medycyna robotyczna: Robot da Vinci w operacjach urologicznych i ginekologicznych. W czym jest lepszy od człowieka?

Ministra zdrowia Izabela Leszczyna: „Leczenie endometriozy będzie finansowane z NFZ”. Wiadomo, od kiedy
Polecamy
91 kamieni w nerce 16-latka. Zespół dr. Marcina Poloka wykonał operację, jakiej jeszcze nie było. Pomysł brzmiał absurdalnie, ale zadziałał

Prof. Dawid Larysz: „Niestety nadal zdarza się, że trafia do nas 9-, 10- czy 11-letnie dziecko, które ma na przykład dwa lata odroczenia szkolnego, a dopiero teraz ktoś zwrócił uwagę na nieprawidłowy kształt jego głowy”

Nie tracić piersi, nie tracić siebie. Polski chirurg liderem endoskopowej mastektomii w Europie
Ablacja endometrium – na czym polega zabieg? Czy jest skuteczny?
się ten artykuł?









