Badanie EMG. Na czym polega elektromiografia i jakie są wskazania?
Badanie EMG, czyli elektromiografia, jest wykorzystywane szeroko w diagnostyce chorób mięśniowo-nerwowych oraz w kontroli ich przebiegu. Na czym polega to badanie, kiedy jest przydatne i jak interpretować wyniki?
Co to jest badanie EMG?
Elektromiografia (EMG) to jedno z podstawowych badań czynności elektrofizjologicznej grup mięśniowych, pojedynczych mięśni oraz nerwów obwodowych. Dzięki niemu można rejestrować potencjały elektryczne. Jest bardzo przydatne w diagnostyce chorób nerwowo-mięśniowych oraz w monitorowaniu ich przebiegu. Dzięki prawidłowo wykonanemu badaniu możliwa jest ocena przewodzenia parametrów potencjałów elektrycznych do ośrodkowego układu nerwowego oraz nerwami ruchowymi do mięśni.
Badanie EMG pozwala na stwierdzenie uszkodzenia czynności mięśnia, rodzaju (miogenne lub neurogenne), stopnia zaawansowania choroby oraz dynamiki zmian. Dokładny mechanizm działania jest skomplikowany i wykracza poza ramy tego omówienia.
Obecnie w medycynie stosuje się dwa rodzaje elektromiografii:
- powierzchniową
- tradycyjną – igłową.
Ta pierwsza wykorzystywana jest coraz powszechniej podczas rehabilitacji oraz w medycynie sportu. Jest nowsza, bardziej nowoczesna, ma mniej inwazyjny charakter niż tradycyjna elektromiografia igłowa.
Elektromiografia – jak wygląda badanie?
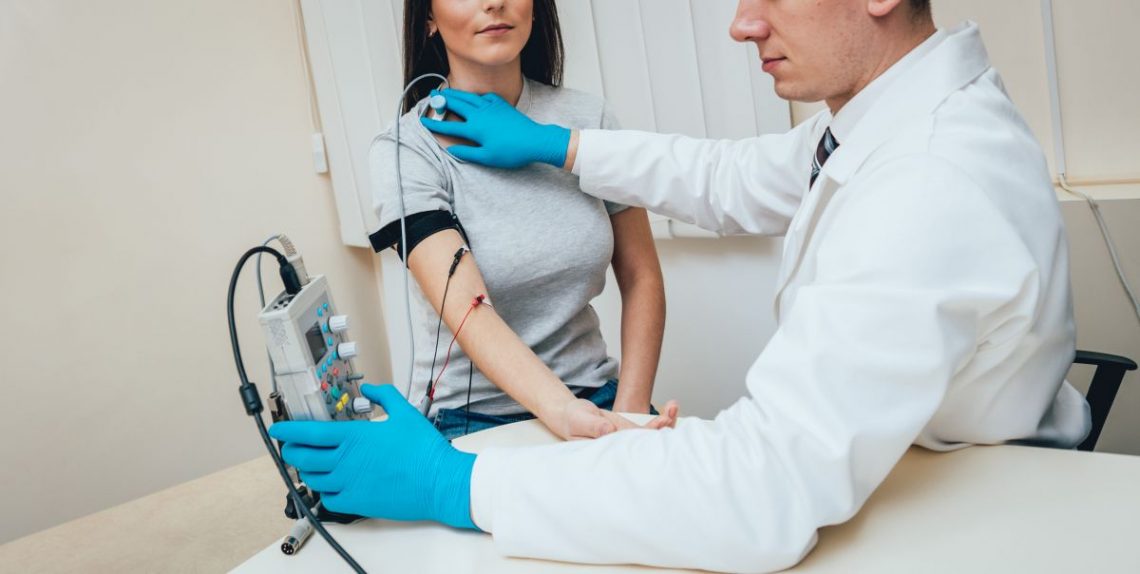
Potencjały elektryczne badane za pomocą elektromiografii tradycyjnej rejestruje się przy pomocy elektrod igłowych umieszczanych w mięśniu, który początkowo jest w spoczynku, następnie w niewielkim skurczu, a ostatecznie podczas wysiłku. Procedurze mogą być poddane wszystkie grupy mięśniowe lub pojedyncza jednostka ruchowa. W pierwszym przypadku stosuje się elektrody igłowe wprowadzane prostopadle aż do brzuśca danego mięśnia, w drugim – przyczepiane do skóry. Osoba przeprowadzająca badanie stymuluje nerwy, co może być nieprzyjemne lub nawet bolesne dla pacjenta.
Jak się przygotować do badania EMG metodą igłowa? Aby móc je wykonań, nie trzeba być na czczo, a leków przyjmowanych na stałe zazwyczaj nie odstawia się. Należy jednak poinformować lekarza o przyjmowaniu warfaryny, acenokumarolu, heparyny, aspiryny oraz innych leków przeciwpłytkowych. Przed elektromiografią należy umyć i wysuszyć badaną część ciała. Po badaniu pacjent może odczuwać dyskomfort, ból lub osłabienie diagnozowanych mięśni, na szczęście dolegliwości po kilku godzinach mijają.
Elektromiografię powierzchniową wykonuje się natomiast przy pomocy elektrod, które umieszcza się na skórze, a wyniki odczytuje się na ekranie komputera. Jest całkowicie bezbolesne. Aparatura EMG umożliwia ocenę symetryczności potencjałów. Wbrew obawom niektórych pacjentów, badanie EMG wykonane tą metodą, jest wiarygodne i można polegać na jego wynikach.
Dla kogo jest badanie EMG?
Elektromiografię wykonuje się w diagnostyce chorób obwodowego układu nerwowego oraz mięśni. Zazwyczaj pierwsze badanie przeprowadzane jest, kiedy pojawią się objawy w postaci osłabienia kończyn, spastyczności, czyli nadmiernego napięcia grup mięśniowych. Czasem wykonuje się ją także u osób będących po urazach. Zastosowanie znalazła również w kontroli zmian podczas choroby lub w trakcie powrotu do zdrowia.
Wskazaniem do elektromiografii są stany takie, jak:
- osłabienie mięśni: pojedynczych lub całej grupy,
- różnicowanie chorób neurogennych od miogennych, niedowładów ośrodkowych i psychogennych,
- różnicowanie przyczyn bólów nerwowych – zespoły korzeniowo-szyjne oraz lędźwiowo-krzyżowe (rwa barkowa, rwa kulszowa),
- zespoły uciskowe, gdy dochodzi do uszkodzenia nerwów np. zespół cieśni nadgarstka, zespół cieśni kanału stępu,
- wykazanie zaburzeń przewodnictwa w zespołach miastenicznych,
- potwierdzenie uszkodzenia wielu nerwów – polineuropatii,
- kontrola po obwodowym uszkodzeniu nerwów,
- podejrzenie chorób wrodzonych – dystrofii mięśniowej,
- stwardnienie zanikowe boczne,
- rdzeniowy zanik mięśni.
Badania EMG coraz częściej przeprowadza się również ze względu na zespół cieśni nadgarstka, który jest schorzeniem dotykającym przede wszystkim osoby pracujące przy komputerze, wykorzystujące do tego wyłącznie mięśnie nadgarstka.
Przeciwwskazaniami do wykonania elektromiografii są: posiadanie wszczepionego rozrusznika serca oraz metalowych elementów w sercu lub w badanej części ciała.
Warto wspomnieć, że dodatkowym badaniem, stosowanym często w celu oceny nerwów obwodowych, a w szczególności ich właściwości elektrycznych (przewodnictwa impulsów wędrujących wzdłuż włókien czuciowych, ruchowych lub mieszanych) jest elektroneurografia (badanie NCS). Podczas badania elektroneurograficznego wykonywana jest stymulacja badanego nerwu odpowiednią elektrodą.
Elektromiografia – cena badania
Elektromiografię można wykonać bezpłatnie w ramach Narodowego Funduszu Zdrowia. W innym przypadku jej koszt zależy od ilości mięśni poddawanych badaniu oraz techniki elektromiografii. Cena próby miastenicznej to ok. 200 zł, badanie jednego mięśnia – ok. 80 zł, ocena drżenia elektrodami powierzchownymi – ok. 200 zł, a igłowymi – 300 zł. Procedura wykonywana u dzieci może być droższa, często trzeba doliczyć także koszt konsultacji u neurologa.
Normy i interpretacja wyników badania EMG
Zapis elektromiogramu wygląda nieco jak elektrokardiogram. Obrazuje wahania o różnej amplitudzie, częstotliwości i okresowości. Gdy mięsień zaczyna się kurczyć, wielkość amplitudy tych oscylacji mieści się w granicach 100–150 μV, a w stanie maksymalnego skurczu 100–3000 μV. Wskaźniki te są zależne od wieku pacjenta i jego rozwoju fizycznego. Nieprawidłowy wykres może być wywołany warstwą tłuszczu podskórnego w obszarze badań a także zaburzeniami krzepnięcia krwi.
Pierwotne choroby mięśni (np. zapalenie mięśni lub dystrofia mięśniowa) wpływają na zmniejszenie amplitudy oscylacji. W zależności od stopnia zaawansowanie choroby wskaźniki będą pokazywać inne wyniki: w początkowej fazie do 500 μV, w fazie końcowej – nawet do 20 μV. Na wykresie EMG w tym czasie liczba potencjałów mieści się w granicach normy, zmniejszają się jednak: amplituda i czas ich trwania.
Gdy mamy do czynienia z polineuropatią (uszkodzeniem wielu nerwów czuciowych i ruchowych), elektromiografia powierzchniowa rejestruje spadek oscylacji oraz pojedyncze biopotencjały o różnej amplitudzie i częstotliwości. Na zapisie EMG zobaczymy wielofazowe względnie normalne biopotencjały.
Amiotrofie rdzeniowe wyglądają na wykresie EMG jak ostre fale. W przypadku elektromiografii powierzchniowej tzw. drżenie pęczkowe obserwowane jest w stanie spoczynku, a przy napięciu mięśniowym pojawiają się potencjały o wysokiej częstotliwości i amplitudzie. Miastenia (choroba, w której dochodzi do zaburzeń w przekazywaniu impulsów z zakończeń nerwów ruchowych do mięśni) objawia się spadkiem amplitudy oscylacji podczas powtarzanej stymulacji rytmicznej mięśnia. Zespoły miotoniczne (stany charakteryzujące się niemożnością natychmiastowego rozkurczu po skurczu mięśni szkieletowych) są przyczyną niskiej amplitudy i wysokiej częstotliwość aktywności elektrycznej podczas relaksacji mięśni po skurczu, która stopniowo zanika.
Choroba Parkinsona i choroba Minora (drżenie samoitne) wizualizują się na zapisie elektromiograficznym jako seria rytmicznych “salw” wzrostu amplitudy oscylacji i jej późniejszego spadku. Czas trwania i częstotliwość takich “salw” zależy od tego, gdzie umiejscowiony jest proces patologiczny.
Bibliografia:
Bradley WG, Daroff RB, Fenichel GM, Jankovic J: Neurologia w praktyce klinicznej. Lublin: Wydawnictwo Czelej, 2006.
Polecamy

Jak przyjmować tabletki, by działały najlepiej? Pozycja ciała ma ogromne znaczenie

Sen a ryzyko demencji. Najnowsze badania odkrywają istotne zależności

Niepozorny eliksir z sadu. 4 ważne powody, dla których warto pić sok z wiśni

„Boimy się, więc idziemy na siłownię”. Sylwia Maksym o tym, po co kobietom ćwiczenia z ciężarami
się ten artykuł?