Jak wygląda intubacja i podłączenie pacjenta do respiratora? Wyjaśnia anestezjolożka Zofia Patyna-Giżejowska
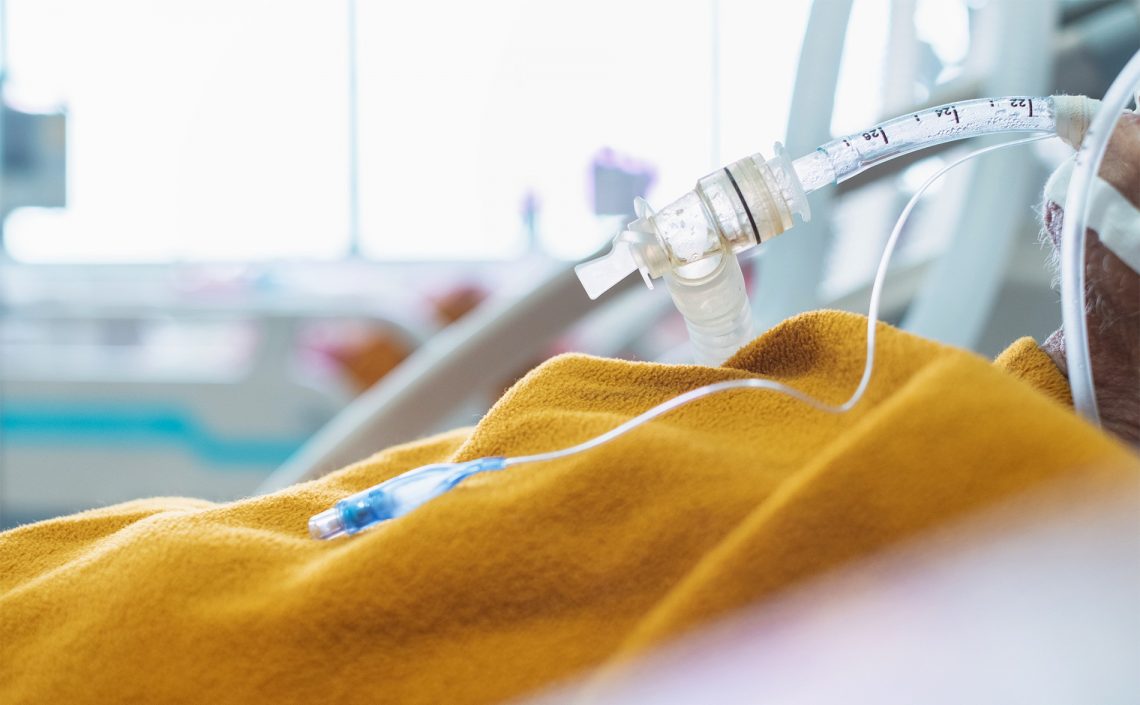
„Wentylacja podczas Covid-19 to bolesna intubacja, która schodzi do gardła i pozostaje tam, dopóki nie przeżyjesz lub nie umrzesz” – piszą na Facebooku autorzy profilu „Co to za choroba”. Jak naprawdę wygląda podłączenie do „sztucznego płuca”? Jak długo leży się pod respiratorem i jakie są możliwe powikłania intubacji? Porozmawialiśmy na ten temat z anestezjolożką Zofią Patyną-Giżejowską.
- Jak wygląda intubacja przy pomocy respiratora?
- Jak długo jest się podłączonym do respiratora?
- Leki przeciwbólowe i uspokajające dla pacjentów wspomaganych respiratorem
- Żywienie pacjenta podłączonego do respiratora
- Wybudzanie ze śpiączki farmakologicznej i przytomność
- Powikłania po intubacji respiratorem
- Kiedy pacjent odzyska możliwość mówienia po respiratoroterapii?
- Koronawirus – pandemia wciąż trwa
W ostatnich dniach w mediach społecznościowych dużą popularnością cieszy się post na profilu na Facebooku „Co to za choroba”. Autorzy opisują w nim ze szczegółami, jak wygląda intubacja pacjenta, który podłączony jest do respiratora. Opis jest drastyczny i napisany został w celach ostrzegawczych dla tych, którzy nie przestrzegają zasad bezpieczeństwa związanych z pandemią koronawirusa.
Informacja dla tych ludzi, którzy nie rozumieją, co to znaczy być pod respiratorem, ale chcą skorzystać z okazji wyjścia bez maski. Nie jest to maska tlenowa nakładana na usta, gdy pacjent wygodnie leży i czyta czasopisma. Wentylacja podczas Covid-19 to bolesna intubacja, która schodzi do gardła i pozostaje tam, dopóki nie przeżyjesz lub nie umrzesz.
Pacjent słyszy wszystko, co się wokół niego mówi, więc jeśli personel mówi o śmierci, pacjent wpada w panikę. Jeśli środki uspokajające zostaną zmniejszone, pacjent wpada w panikę, ponieważ nie może oddychać, mówić ani, w jego przypadku, poruszać się. Kiedy zaczynają obniżać dawki leków przeciwbólowych, pacjent niemo krzyczy w swojej głowie, ale nie może wydać żadnego dźwięku. Kiedy wyjmą już ci te rurki do oddychania, dalej nie jest przyjemnie. Tchawica może już zastąpić respirator, ale pacjent nadal nie może mówić ani jeść bez rurki – czytamy w poście na profilu „Co to za choroba”.
Zapytaliśmy więc anestezjolożkę Zofię Patynę-Giżejowską o to, czy faktycznie tak wygląda intubacja przy użyciu respiratora oraz jakie mogą być powikłania.
Jak wygląda intubacja przy pomocy respiratora?
Intubacja jest czynnością medyczną, której celem jest wprowadzenie plastikowej rurki do tchawicy przy użyciu laryngoskopu. Umożliwia oddychanie pacjentom, którzy nie są w stanie robić tego sami.
Człowiek musi mieć kontakt z tą mieszaniną gazów, która jest wtłaczana do jego płuc przez respirator, przez jedną rurkę. U dorosłego człowieka stosuje się rurkę około 1-1,5 cm. Wkłada się ją przez usta albo nos, ona przebiega przez dolne gardło a jej koniec znajduje się w tchawicy – mówi anestezjolożka.
Dodaje też, że człowiek, który jest podłączony do respiratora, faktycznie nie może mówić ani samodzielnie jeść.
Osoba, która leży pod respiratorem, nie może wydawać dźwięków. Mogą to być jedynie dźwięki nieartykułowane, ale nic poza tym. My możemy mówić dzięki temu, że w krtani poruszają się nasze struny głosowe. Wkładając rurkę, która łączy z jednej strony respirator a z drugiej strony drogi oddechowe pacjenta, powodujemy, że one są na stałe w pozycji otwartej, rozchylonej i nie mogą się poruszać – wyjaśnia.
Jak długo jest się podłączonym do respiratora?
Ile czasu chory musi spędzić podłączony do respiratora?
To, jak długo pacjent leży podłączony do respiratora, zależy od jego stanu zdrowia. Czasem potrzebuje kilku godzin, czasami dni lub tygodni. Do końca nigdy nie wiemy, jak długo będzie potrzebował pomocy przy oddychaniu – mówi nasza specjalistka.
Ekspertka zaznacza także, że w przypadku chorych na Covid-19, większość tych, którzy potrzebują wspomagania oddychania, to osoby, które wcześniej miały choroby współistniejące.
Pacjenci podłączeni do respiratora w przypadku zarażenia koronwairusem najczęściej mają już inne choroby płuc. Ich wydolność i możliwość oddychania jest znacznie bardziej ograniczona niż u osób zdrowych. Jeżeli dochodzi do tego proces zapalny na skutek Covid-19, cześć ich płuc w ogóle przestaje pracować, część już pracowała źle, więc oni potrzebują wsparcia respiratorem. Natomiast na jak długo to zależy od stanu ich płuc. Jeśli te płuca były już zniszczone chorobą podstawową i nie były w stu procentach sprawne, to na pewno ten proces może być bardzo długi. Może też zdarzyć się tak, że nie uda się w ogóle odłączyć respiratora u tych osób. Pamiętajmy też, że każdy z nas choruje inaczej.
Leki przeciwbólowe i uspokajające dla pacjentów wspomaganych respiratorem
Autorzy profilu na facebooku „Co to za choroba” opisują, że pacjenci podłączeni do respiratora otrzymują środki przeciwbólowe i uspokajające. Wyjaśniają, że ci nie mogą się ruszać, mówić czy samodzielnie oddychać, więc wpadają w panikę. Nierzadko też wprowadzani są w śpiączkę farmakologiczną.
Pacjenci potrzebują przede wszystkim leków przeciwbólowych. Często również, aby czuli się komfortowo, a właściwie nie czuli nic, otrzymują stały wlew leku nasennego. Powoduje on u nich śpiączkę farmakologiczną. Wprowadza się ją po to, żeby pacjent przespał najtrudniejszy okres – tłumaczy Patyna-Giżejowska.
Żywienie pacjenta podłączonego do respiratora
Pacjent, którego płuca pracują dzięki respiratorowi przez dłuższy czas, nie może samodzielnie jeść. Potrzebuje więc dodatkowo podania żywienia, które można podłączyć choremu na dwa sposoby.
Człowiek, który jest chory, musi mieć energię, aby utrzymać swoje narządy w dobrej kondycji i w ogóle móc przeżyć. Tę energię dostarczamy mu więc w postaci żywienia. Jeśli pacjent jest w trakcie respiratoroterapii, wymaga dostarczenia substancji odżywczych podawanych drogą żywienia pozajelitowego podawanego dożylnie w postaci kroplówki lub dożołądkowo przez sondę. I to jest druga rurka, którą my widzimy z zewnątrz. To, który sposób żywienia wybierzemy, zależy od stanu pacjenta – mówi Patyna-Giżejowska.
Długotrwała respiratoroterapia łączy się także z zastosowaniem kolejnych środków, takich jak np. cewnik.
Dodajmy jeszcze dla porządku kolejną rurkę do żołądka, przez nos lub skórę, aby doprowadzić płynny pokarm, lepką torbę wokół tyłka, aby zebrać biegunkę, cewnik do zbierania moczu, rurkę do płynów i leków, cewnik do tętnicy do monitorowania ciśnienia krwi, które jest całkowicie zależne od precyzyjnie obliczonych dawek podanych leków – czytamy w poście na profilu „Co to za choroba”.
Wybudzanie ze śpiączki farmakologicznej i przytomność
Patyna-Giżejowska tłumaczy także, że część pacjentów podłączonych do respiratora jest przytomna.
Dzieci częściej wprowadza się w śpiączkę farmakologiczną, ponieważ kontakt z nimi jest trudniejszy. One nie współpracują z respiratorem, próbują ze wszelkich sił same oddychać. Natomiast pacjent dorosły, u którego przedłuża się zastosowanie respiratora, w pewnym momencie ma odstawione leki nasenne. Jest z nim kontakt, jednak on sam nie może jeszcze oddychać – dodaje ekspertka.
Wybudzanie ze śpiączki farmakologicznej także nie wygląda jak na filmach. Pacjent nie odzyskuje w jednej chwili wszystkich funkcji. Dzieje się to powoli.
W sytuacji wybudzania ze śpiączki farmakologicznej liczba bodźców, która dociera do pacjenta, zwiększa się w każdej chwili. Wszystkie funkcje wracają też w pewnej kolejności. Nie jest to jedna chwila czy dzień, nim dojdzie do pełnego wybudzenia. Pacjent na początku nie reaguje, następnego dnia zaczyna reagować na głos, próbuje otwierać oczy. Dodatkowo z pewnością czuje ból i dyskomfort. Odczuwa duży niepokój, bo znajduje się w miejscu, którego nie zna, w sytuacji, której często nie rozumie, nie może nic powiedzieć, nie może poruszyć kończynami – wyjaśnia anestezjolożka.
Powikłania po intubacji respiratorem
Po kilku tygodniach leżenia podłączonym do respiratora, może wystąpić wiele powikłań. Najczęściej pacjenci odczuwają ból gardła, chrypkę czy trudność w przełykaniu, które dość szybko mijają. Mogą także powstać różne zranienia ust czy krtani lub nawet uszkodzenie strun głosowych.
Respirator jest tworem sztucznym, który nie oddycha tak, jak my oddychamy, dlatego może powodować bardzo dużo powikłań. Większość pacjentów jednak nie ma żadnych problemów po odstawieniu respiratoroterapii, jeśli byli zdrowymi pacjentami przed włączeniem respiratora i został on włączony do leczenia z powodów zapalnych albo urazowych. Natomiast pozostali mogą mieć nasilenie tych zmian uszkadzających płuca, które już uszkodziła ich podstawowa choroba – wyjaśnia ekspertka.
Dodatkowo pacjent, który leży przez kilka tygodni w jednej pozycji, jest także znacznie osłabiony. Nie ma sił, aby samemu chodzić.
Jeżeli pacjent leży przez np. 3 tygodnie w stanie śpiączki farmakologicznej, to jest też rehabilitowany. Jego mięśnie są zmuszane do pracy, ale to nie jest praca mięśni taka, jaką wykonujemy, gdy chodzimy czy coś robimy. Pomimo tej rehabilitacji siła mięśniowa jest znacznie osłabiona – tłumaczy anestezjolożka.
Kiedy pacjent odzyska możliwość mówienia po respiratoroterapii?
Jak wyjaśnia Patyna-Giżejowska, wszystko zależy od organizmu pacjenta.
Jedni już dzień lub dwa po usunięciu respiratora zaczynają mówić. Inni tygodniami nie są w stanie nic powiedzieć. Mówimy wtedy, że ich struny są porażone, ponieważ znajdują się cały czas w jednej pozycji, nie ruszają się. Wtedy potrzebna jest odpowiednia rehabilitacja np. z pomocą logopedy. Z reguły za jakiś czas siła tych mięśni wraca. Nie ma na to jednak określonego terminu. Zależy to od wielu czynników, m.in. od tego jak długo pacjent był podłączony do respiratora, czy jakie są siły i właściwości danego organizmu – mówi ekspertka.
Koronawirus – pandemia wciąż trwa
W sezonie wakacyjnym wielu z nas robi sobie małą przerwę od zachowywania zasad bezpieczeństwa. Inni są już także zmęczeni trwającą od kilku miesięcy pandemią. Jeszcze inni zdążyli się przyzwyczaić i rosnąca liczba chorych nie robi na nich już wrażenia. Warto jednak pamiętać, że koronawirus nie robi sobie wakacji.
Twoje dziecko, małżonek, rodzic cierpi na samotność w szpitalu. Ofiary nie ograniczają się do obcych. Kiedy zdecydujesz się tłoczyć się bez maski przy wejściach do nowo otwieranych sklepów w celu dokonania jakiegoś nieistotnego zakupu lub uczestniczyć w innym zgromadzeniu ludzi, zadaj sobie pytanie, czy warto przez całe życie wiedzieć, że twoje dziecko cierpiało, a może zmarło, samotnie.
Ktoś chce to wszystko wypróbować? Zostań w domu i noś maskę, gdy wychodzisz! Bądź bezpieczny! – apelują autorzy profilu „Co to za choroba”.
Do tego apelu chętnie się przyłączymy. Wiele osób przechodzi koronawirusa bezobjawowo. Jednak to, w jaki sposób przejdziesz to ty lub ktoś z twojej rodziny, tak naprawdę jest wielką niewiadomą. Możesz spędzić 3 tygodnie, nie wiedząc o zarażeniu lub leżeć nieruchomo pod respiratorem..
Informacja dla tych ludzi, którzy nie rozumieją, co to znaczy być pod respiratorem, ale chcą skorzystać z okazji…
Gepostet von Co to za choroba am Mittwoch, 5. August 2020
Podoba Ci się ten artykuł?
Powiązane tematy:
Polecamy

5 lat od „pacjenta zero”. Skutki pandemii koronawirusa odczuwamy w Polsce do dziś

Ciężkie infekcje COVID-19 mają zaskakujący wpływ na rozwój raka
Nowe szczepionki przeciw COVID-19 będą dostępne od 25 października. Ekspert: „to musztarda po obiedzie”
Ponad 1,6 mln uratowanych istnień! WHO w nowym raporcie ujawnia efekty szczepień na COVID-19
się ten artykuł?











