Dobre przygotowanie do operacji zmniejsza ryzyko powikłań niemal do zera

Nie wszystkie operacje wynikają z potrzeby nagłego ratowania zdrowia lub życia. Niektóre z nich są planowane i możesz się do nich przygotować. I nie chodzi tu wyłącznie o nastawienie psychiczne, ale też o odpowiednie przystosowanie organizmu do interwencji chirurgicznej oraz anestezjologicznej, by uczynić je maksymalnie bezpiecznymi.
Jak przygotować się do operacji planowanej za kilka dni lub tygodni?
Zwykle przed operacją planowaną lekarz zaleca ograniczenie intensywnej aktywności fizycznej na rzecz bardziej umiarkowanej, aby zadbać o wydolność układu krążeniowo-oddechowego. Nie rezygnuj więc ze sportu całkowicie, nie będzie to korzystne. Odstaw natomiast wszelkie używki (papierosy, alkohol), ogranicz kawę i spożywanie ciężkostrawnych posiłków.
Upewnij się, na ile godzin przed operacją masz się wstrzymać od jedzenia i picia. Zwykle post powinien trwać minimum 6 godzin, a wstrzymanie się od przyjmowania płynów może trwać krócej – 2. godziny. Spakuj wyniki wszystkich wykonanych badań (istotnych z punktu widzenia planowanego zabiegu), historię leczenia, a także zapisz stosowane leki. Wszystkie te informacje będą istotne dla zaplanowania zabiegu i przygotowania się do niego, mają bowiem wpływ na stopień krwawień czy wybudzanie z narkozy.
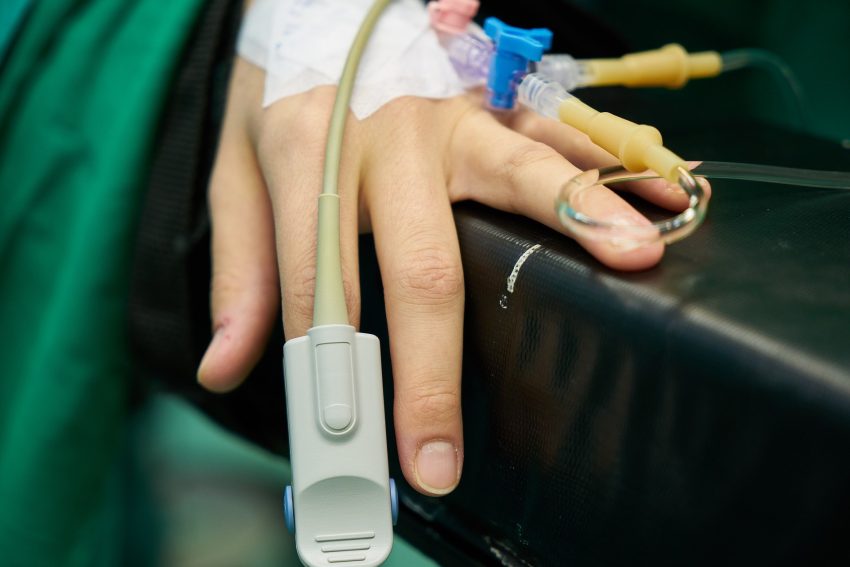
Nie maluj paznokci przed operacją, ponieważ lakier może zakłócać pracę pulsoksymetru, czyli urządzenia zaczepianego na palcu w celu pomiaru saturacji krwi. Zdejmij ponadto już w domu biżuterię. Nie możesz mieć jej na sali operacyjnej. Jeśli nie chcesz, aby zaginęła w szpitalu twoja obrączka albo łańcuszek, nie przynoś ich ze sobą.
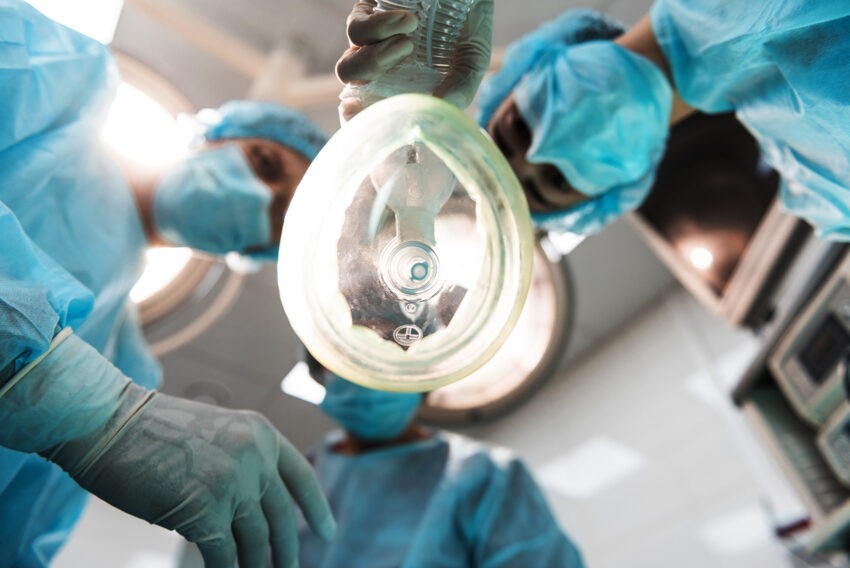
Główna zasada znieczulenia mówi, że zawsze wybieramy takie postępowanie, by zapewnić choremu możliwie największe bezpieczeństwo. W przypadku drobnych zabiegów, niekiedy wystarczające może okazać się znieczulenie miejscowe. Wykonują je chirurdzy bądź stomatolodzy. W przypadku dużych operacji niezbędny jest lekarz anestezjolog. Przeprowadza on dokładny wywiad z pacjentem, analizuje wyniki badań dodatkowych. Na tej podstawie ocenia ryzyko wystąpienia powikłań. Na to jakie znieczulenie zaproponuje pacjentowi ma wpływ wiele czynników. Nie tylko te związane ze stanem zdrowia pacjenta, ale również związane z samą operacją. Znaczenie mają: rozległość zabiegu, czas jego trwania, okolica w jakiej operował będzie chirurg, a także pozycja w jakiej pacjent będzie ułożony podczas operacji.
Uzyskaj odpowiedzi na wszystkie pytania i rozwiej wszelkie wątpliwości
Nic tak nie wytrąca z równowagi emocjonalnej przed operacją, jak wiadomość o konieczności wykonania pewnych czynności, o których lekarz ci nie powiedział. Być może było to dla niego oczywiste i nawet nie pomyślał, że możesz mieć co do tego wątpliwości. Dlatego nie bój się pytać o przebieg całego zabiegu. Niech specjalista wytłumaczy ci, krok po kroku, jak się przygotować i jak będzie przebiegać operacja. Szczególnie istotne są kwestie związane z:
- koniecznością wykonania badań dodatkowych przed operacją,
- uczuleniami na stosowane w czasie operacji leki (np. antybiotyki),
- przeciwwskazaniami do wykonania zabiegu określoną metodą,
- znieczuleniem,
- możliwością jedzenia lub picia przed operacją,
- powikłaniami po operacji,
- przebiegiem rekonwalescencji.
Pytań możesz mieć całkiem sporo. Nietrudno zapomnieć zadać niektóre z nich. Dlatego zapisz je sobie i zadaj lekarzowi. Dzięki temu opuścisz gabinet ze spokojem, że wiesz wszystko. To da ci większy spokój.
Pierwszy kontakt pacjenta z anestezjologiem ma miejsce w poradni anestezjologicznej lub 24 godziny przed planową operacją. Jest wówczas czas, aby omówić z pacjentem dostępne opcje znieczulenia i poznać jego preferencje. Niektórzy pacjenci mówią: „pani doktor ja wiem, że to mały zabieg, ale bardzo się boję, nie chcę nic słyszeć podczas operacji, poproszę narkozę” . Tłumaczę wtedy cierpliwie, że możemy zapewnić zniesienie lęku i wywołać płytki sen, bez konieczności wykonywania pełnej narkozy. Zawsze na pierwszym miejscu jest bezpieczeństwo pacjenta, ale jego komfort podczas zabiegu jest równie ważny. Na wizycie przedoperacyjnej zawsze przedstawiam zalety i wady każdego znieczulenia. Omawiam potencjalne powikłania i ryzyko jakie niesie każda metoda znieczulenia. Pacjent musi wyrazić świadomą zgodę na proponowany sposób postępowania.
Wywiad anestezjologiczny przed operacją
Anestezjolog to ten specjalista, który będzie cię znieczulał i monitorował organizm przez całą operację. Jeśli zdarza ci się oglądać filmy medyczne, wiesz zapewne, że anestezjolog obserwuje na zmianę pacjenta i aparaturę, i na bieżąco informuje lekarzy o tym, jak organizm radzi sobie z interwencją medyczną. Już dobę przed operacją specjalista wyjaśni, jaki rodzaj znieczulenia zostanie zastosowany i związane z nim możliwe powikłania, a także zbierze od ciebie informacje na temat m.in.:
- wcześniejszych operacji,
- chorób współistniejących,
- obecności protez w ciele,
- uczuleń.
Dobór rodzaju znieczulenia
Jeśli lekarz zaproponuje znieczulenie regionalne (zablokowanie przewodnictwa nerwowego w niektórych tylko częściach ciała) albo blokadę centralną (do przestrzeni zewnątrzoponowej lub płynu mózgowo-rdzeniowego), ale panicznie boisz się obserwować to, co się dzieje z tobą na sali, możesz poprosić o znieczulenie ogólne (narkozę). Miej jednak na uwadze, że niesie ono większe ryzyko powikłań. Dlatego stosowane jest wtedy, kiedy wymagają tego okoliczności.
Narkozą pacjenci powszechnie nazywają znieczulenie ogólne. Jest to taki rodzaj znieczulenia, w którym wywołujemy u pacjenta utratę świadomości, sen, niepamięć okoliczności zabiegu. Znosimy reakcję na bodźce zewnętrzne, np. ból, dotyk, oraz reakcje odruchowe. Wywołujemy również zwiotczenie mięśni. Poza znieczuleniem ogólnym możemy mówić również o znieczuleniu regionalnym. Polega ono na blokowaniu przewodnictwa nerwowego w określonych okolicach ciała. Podczas tego znieczulenia pacjent może pozostać świadomy. Nie będzie natomiast odczuwał bólu. Niewątpliwą zaletą tego rodzaju znieczulenia jest wysokie bezpieczeństwo i małe ryzyko powikłań. Wyróżnia się również blokady centralne, czyli znieczulenia, w których lek znieczulający podajemy do przestrzeni zewnątrzoponowej (znieczulenie zewnątrzoponowe) lub do płynu mózgowo-rdzeniowego.
Nastaw się na to, co będzie się działo po operacji
Niektóre metody przygotowania do operacji wymagają wykonania dodatkowych czynności, które będą rzutować na twoją kondycję i samopoczucie po zabiegu. Możesz spodziewać się założenia cewnika, drenów odciągających płyny z operowanych jam ciała, a w przypadku znieczulenia ogólnego także intubacji, gdyż na skutek zwiotczenia mięśni nie będziesz w stanie oddychać samodzielnie. Nie bój się zgłaszać, że coś cię boli po operacji. W razie potrzeby otrzymasz kroplówkę ze środkiem przeciwbólowym. Możesz też czuć:
- senność,
- bóle i zawroty głowy,
- chrypkę i ból gardła (po intubacji),
- nudności i wymioty.
Zwykle przez godzinę pacjent przebywa na sali wybudzeń, gdzie jest stale monitorowany. Gdy już odzyska pełną świadomość, to w zależności od operacji albo pielęgniarki przewożą go do zwykłej sali na oddziale, albo przechodzi do niej o własnych siłach. Niektóre zabiegi są na tyle inwazyjne, że utrudnią ci samodzielne funkcjonowanie na dłuższy czas. Zadbaj więc o to, aby ktoś odebrał cię ze szpitala i zadbał o ciebie do czasu, aż odzyskasz sprawność.
O ekspertce:
Anna Kociszewska-Bald jest lekarzem specjalistą anestezjologii i intensywnej terapii, specjalizuje się w leczeniu bardzo silnego bólu, prowadzi poradnię leczenia bólu oraz stronę internetową, która służy edukacji pacjentów w zakresie bezpiecznego i skutecznego leczenia dolegliwości bólowych: www.pogotowiebolowe.com.pl.
Bibliografia:
- Chludzińska S., Modzelewska P., Sierżantowicz R., Rola pielęgniarki w przygotowaniu pacjentów do wybranych operacji chirurgicznych, Polish Platform of Medical Research.
- Tito L., Raj N., Spirtos N. M., Chirurgia ginekologiczna, Wydawnictwo Edra Urban & Partner, Wrocław 2017.
- Przygotowanie chorego do operacji i opieka okołooperacyjna, Uniwersytet Medyczny Mikołaja Kopernika w Toruniu.
Podoba Ci się ten artykuł?
Powiązane tematy:
Polecamy

Prof. Dawid Larysz: „Niestety nadal zdarza się, że trafia do nas 9-, 10- czy 11-letnie dziecko, które ma na przykład dwa lata odroczenia szkolnego, a dopiero teraz ktoś zwrócił uwagę na nieprawidłowy kształt jego głowy”

Polka w Kalifornii zbada klucz do nowych terapii. „Układ endokannabinoidowy nie powstał po to, by reagować na związki zawarte w marihuanie”

Nie tracić piersi, nie tracić siebie. Polski chirurg liderem endoskopowej mastektomii w Europie

„W naszej kulturze ból i cierpienie kobiet są traktowane jako coś normalnego” – mówi ginekolożka dr Karen Tang
12:28 minsię ten artykuł?