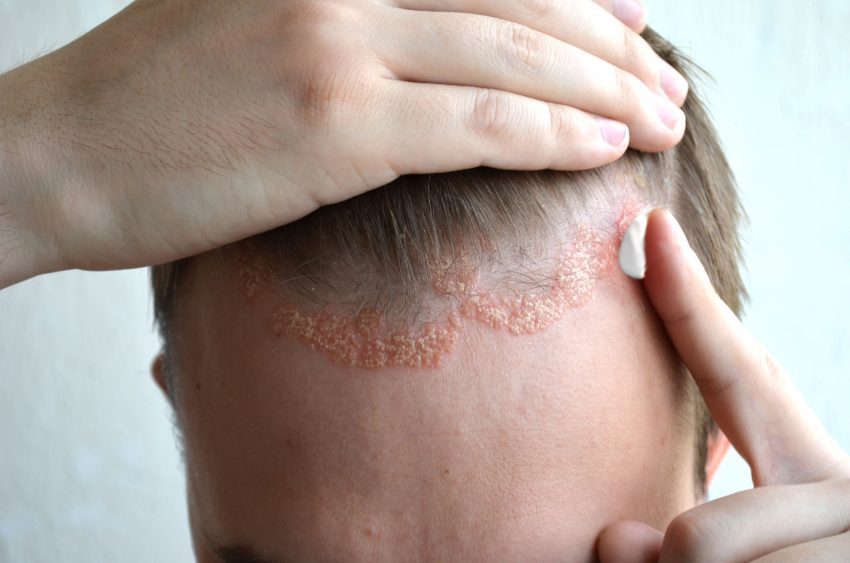
Zmagasz się z atopowym zapaleniem skóry? Zobacz, jak możesz sobie pomóc

Skóra i układ nerwowy są ze sobą bardzo silnie związane. Nic więc dziwnego, że wiele dolegliwości skórnych nasila się w wyniku stresu. Jedną z nich jest atopowe zapalenie skóry.
Przewlekły stres i złe emocje wpływają niekorzystnie na cały organizm. Obniżają odporność, zwiększają ryzyko pojawienia się stanów zapalnych, nastrojów depresyjnych, dolegliwości bólowych czy problemów jelitowo-żołądkowych. Przede wszystkim jednak negatywnie działają na skórę.
Wynika to z tego, że skóra i układ nerwowy są ze sobą mocno powiązane. Podczas rozwoju zarodkowego kształtują się one z tego samego listka zarodkowego, czyli ektodermy. Skóra jest organem bardzo silnie unerwionym, a na dodatek komórki skóry i ośrodkowego układu nerwowego komunikują się ze sobą za pomocą tych samych substancji – neuroprzekaźników.
Błędne koło
Niemal w każdej chorobie skórnej można się doszukać czynnika stresowego, który ją wywołał lub nasilił. Typowymi dolegliwościami dermatologicznymi spowodowanymi stresem są nadmierne pocenie się oraz świąd i przewlekła pokrzywka. Natomiast chorobami skórnymi, które powstają co prawda pod wpływem czynników biologicznych, ale ich przebieg uzależniony jest od stanu psychiki są: trądzik, trądzik różowaty, a także atopowe zapalenie skóry (AZS). Zazwyczaj u osób dotkniętych tymi schorzeniami po mniej więcej dwóch dniach od stresującego wydarzenia dochodzi do zaostrzenia zmian trądzikowych bądź atopowych na skórze.
A zarówno trądzik, jak i atopowe zapalenie skóry są chorobami znacznie pogarszającymi jakość życia. Nikt bowiem nie lubi mieć szpecących wyprysków na twarzy lub swędzących plam i wykwitów na ciele. Dlatego szacuje się, że co piąta osoba cierpiąca na AZS lub trądzik ma także objawy depresji. W rezultacie jakość życia takiej osoby jest tak samo niska jak osoby chorującej na cukrzycę czy astmę oskrzelową. Zmiany skórne wywołują poczucie stygmatyzacji, prowadzą do wycofania, lęku i obniżenia samooceny. Są zatem źródłem dodatkowych negatywnych emocji i stresu, które na zasadzie błędnego koła pogarszają przebieg choroby skóry. W konsekwencji osoba taka ma ogromne problemy z wyzdrowieniem, gdyż skóra będąca w stanie permanentnego stresu reaguje na leki znacznie słabiej bądź nie reaguje w ogóle. Nawet jeśli uda się zmniejszyć zmiany chorobowe, nawracają one bardzo szybko. Konieczne jest zatem podejście holistyczne i leczenie nie tylko skóry, ale też zestresowanej psychiki.
Na podstawie kilku badań prowadzonych wśród pacjentów chorujących na atopowe zapalenie skóry udało się ustalić charakterystyczny dla tych osób profil psychologiczny. Okazało się, że wykazują one znaczny poziom neurotyczności, mają tendencje do tłumienia uczuć, szczególnie agresji, a także do zaprzeczania uczuciom niechęci i gniewu. Grupę tę cechuje też znacznie wyższy poziom lęku niż resztę społeczeństwa.
Skóra hiperczuła
Inną chorobą dermatologiczną, która często ujawnia się po raz pierwszy po tym, jak pacjent przeżył jakiś wstrząs psychiczny czy silne emocje, jest dermografizm. U osoby dotkniętej tym schorzeniem skóra robi się przeczulona na tyle, że drażnią ją ubrania, biżuteria, a nawet opadające na ramiona włosy. Naskórek jest tak czuły na dotyk, że w wyniku nawet niedużego ucisku czy potarcia skóry dochodzi do powstania alergicznych zmian pokrzywkowych – bąbli, obrzęków lub czerwonych plam, które utrzymują się przez kilka godzin. Sprawa jest na tyle poważna, że powstała nawet specjalna dziedzina nauki, która zajmuje się leczeniem podobnych przypadków.
Psychodermatologia – szansa dla wrażliwych
Psychodermatologia powstała kilka lat temu. Specjalizujący się w niej lekarze wiedzą, że w bardzo wielu przypadkach leki dermatologiczne nie poskutkują, jeśli pacjentowi z przewlekłą chorobą skóry nie uda się ograniczyć stresu i zdenerwowania. Osoba taka powinna oprócz leków dermatologicznych otrzymać też wsparcie psychiczne, np. w postaci psychoterapii grupowej lub indywidualnej. Niekiedy wystarczy zastosowanie technik relaksacyjnych, jak muzykoterapia czy joga, a czasem niezbędna okazuje się konsultacja u psychiatry i rozpoczęcie leczenia np. za pomocą leków przeciwdepresyjnych. Zwłaszcza że w przypadku większości zaburzeń psychodermatologicznych nie można jednoznacznie określić, który z problemów – dermatologiczny czy ten na tle psychicznym – jest przyczyną, a który skutkiem.
W każdym razie, jeśli mamy skórę atopową (skłonną do wysuszeń, podrażnień i swędzenia), oprócz oczywistego dbania o nią z zewnątrz warto zadbać też o swoje wnętrze. Bo to tam właśnie może tkwić prawdziwe źródło problemu.
Polecamy

„Oddam drogą szminkę za pieluchy albo czekoladę”. Lekarka dopowiada: „Opryszczka, HPV i gronkowiec gratis”

Klaudia Grodzicka: „Stoję w kolejce w sklepie i nagle słyszę, jak matka mówi do swojego dziecka: 'Odsuń się od pani, bo jeszcze cię zarazi tym syfem'”

„Mamo, zobacz, Elza!”. O tym, jak to jest być albinoską, opowiada Alicja Bazan

„Choroba może wyglądać pięknie. Bo tutaj tak naprawdę liczy się osoba, a nie to, jak wygląda jej skóra”
się ten artykuł?